Боль в спине при панкреатите может указывать на развитие острого или хронического панкреатита. При поражении поджелудочной железы болезненные ощущения часто становятся первым признаком заболевания. Интенсивность и характер боли зависят от формы болезни. В этом обзоре мы рассмотрим причины и симптомы болевого синдрома при остром панкреатите и обострении хронической формы заболевания.
Природа возникновения болей в спине при панкреатите
Боль при панкреатите отдает в спину из-за анатомического расположения поджелудочной железы. Она находится в брюшной полости за стенками желудка и окружена множеством нервных волокон, образующих солнечное сплетение.
Анатомия поджелудочной железы объясняет, почему любые патологические изменения, такие как воспаление или травма, могут вызывать болевой синдром в животе, спине, лопатках и других частях тела.
Симптоматика
Признаки панкреатической патологии зависят от формы болезни и ее течения (острое или хроническое). Острая форма заболевания характеризуется яркими симптомами, требующими немедленной медицинской помощи. Основные признаки острого панкреатита:
- острые боли в правом подреберье, распространяющиеся по всему животу;
- опоясывающая боль, отдающая в поясницу и область лопаток, уменьшающаяся в сидячем положении с наклоном вперед;
- интенсивная тошнота и рвота;
- потеря аппетита;
- вздутие живота;
- побледнение или желтушность кожи;
- учащенное сердцебиение при низком артериальном давлении.
При остром панкреатите боли в спине становятся постоянными. В хронической форме болезни болевой синдром менее выражен и может восприниматься как симптомы заболеваний позвоночника. Локализация боли зависит от пораженной части железы.
Если воспаление затрагивает хвостовую часть поджелудочной железы, боли возникают слева и могут отдавать в поясницу и грудную клетку. При поражении головной части железы болезненность ощущается в правом подреберье и может отдавать в правую грудную клетку и поясницу.
При поражении всей железы с выраженной отечностью возникает опоясывающая боль, охватывающая живот и спину.
Если у пациента, помимо болей в верхней части живота, отмечается резкое снижение веса, депрессия, рвота с кровью и желтушность кожи и склер, это может указывать на осложнения, включая возможный рак поджелудочной железы. Лечение зависит от стадии заболевания и может включать хирургические вмешательства, такие как:
- резекция головной части железы;
- удаление участков тонкой кишки;
- ликвидация части желчного протока или пузыря;
- ампутация пораженной зоны желудка для уменьшения опухоли.
После операции назначается медикаментозная терапия.
Боли в спине при остром панкреатите
Боль в области эпигастрия и спины может проявляться по-разному в зависимости от масштабности и интенсивности патологии.
Болевой синдром при остром панкреатите может проявляться как в типичной, так и в атипичной форме. Он может быть постоянным и, если не лечить, будет усугубляться, ухудшая общее состояние пациента.
Типичные и нетипичные боли
К типичным симптомам острого панкреатита относятся боли в области поджелудочной железы, которые могут отдавать в спину и охватывать всю брюшную полость, создавая ощущение кольца. Это свидетельствует о тяжелом течении заболевания. Временное облегчение можно достичь, приняв коленно-локтевую позицию, но эффект будет недолгим.
Боль усиливается при развитии осложнения в виде панкреонекроза. В этом случае дискомфорт ощущается не только в спине, но и в области живота с одинаковой интенсивностью.
Нетипичные панкреатические боли могут проявляться по-разному:
- Боль, напоминающая почечные колики, локализуется в левом боку и отдает в спину. Она постоянная, проявляется приступами с минимальным снижением интенсивности.
- Болезненность может ощущаться только в области позвоночника, отдавая в зону лопатки, без распространения на другие участки тела.
- У женщин могут возникать тянущие схваткообразные боли.
Существует множество провоцирующих факторов для появления таких симптомов, и осложнения могут варьироваться по степени тяжести. Поэтому при возникновении подобных болей рекомендуется немедленно обратиться за медицинской помощью.
Боли в спине при хроническом панкреатите
Когда воспалительный процесс в паренхиматозной железе переходит в хроническую стадию, болезненный синдром сохраняется, но становится менее интенсивным. Если не предпринимать меры, болезненность постепенно ослабевает, и приступы становятся менее выраженными.
Существует два типа болевого синдрома при хроническом заболевании железы, в зависимости от места поражения:
- При воспалении головки железы боль ощущается в правом боку, пояснице и грудине.
- При поражении хвостовой зоны боли возникают в области грудины, левом подреберье и пояснице.
Важно помнить, что болезненность в области спины может быть связана с другими патологиями, не имеющими отношения к поджелудочной железе. Например, подобные симптомы могут возникать при защемлении межпозвоночных дисков, остеохондрозе и других заболеваниях.
Различия панкреатических болей от ревматоидных
Панкреатическое поражение поджелудочной железы проявляется опоясывающими болями, которые пациенты часто принимают за радикулит, заболевания почек или растяжение мышц спины. Однако панкреатит — это серьезное заболевание, требующее лечения. Важно уметь различать панкреатические приступы и ревматоидные боли.
Панкреатическая боль обычно возникает после еды, особенно жирной, жареной, острой или соленой, а также после употребления алкоголя. Она может проявляться и при заболеваниях кишечника, желудка или избыточном весе. Ревматоидные боли, напротив, возникают после физической нагрузки, травм или переохлаждения и не связаны с пищеварением.
Панкреатические боли имеют острый режущий характер и локализуются в подреберье, иррадиируя в область пупка и поясницу. Ревматоидные боли ощущаются в нижней части живота, могут затрагивать матку у женщин, яичники и придатки, а также область мочевого пузыря. Боли в позвоночнике часто отдают в ногу или руку.
Как устранить боли в спине?
Независимо от формы панкреатической патологии у пациента, появление болезненных приступов требует срочной консультации с врачом. При остром приступе необходимо вызвать скорую помощь. Пока медики в пути, можно принять одно из следующих обезболивающих:
- парацетамол;
- метамизол;
- анальгин;
- диклофенак;
- баралгин или ибупрофен.
Обезболивающее лучше выбирать из тех, которые уже показали эффективность при предыдущих приступах или были назначены лечащим врачом.
Для устранения острой боли назначается комплексная терапия, включающая 2-3 дня голодовки. На 3-4 день вводится диета №5 и медикаменты, дозировку которых определяет врач в зависимости от степени патологии. Легкое поражение железы можно устранить за неделю интенсивной терапии.
Согласно отзывам пациентов, соблюдение предписаний врача и здоровый образ жизни позволяют забыть о панкреатических болях, даже при наличии хронического поражения поджелудочной железы.
Список литературы
- Максимов, В. А. Клинические симптомы острого и хронического панкреатита. Справочник врача общей практики. 2010 г. № 3 стр. 26–28.
- Циммерман Я. С. Очерки клинической гастроэнтерологии. Пермь: Изд-во Пермского ун-та, 1992 г. стр. 336.
- Губергриц Н.Б. Хроническая абдоминальная боль. Панкреатическая боль: как помочь больному. М.: ИД Медпрактика, 2005 г. стр. 176.
- Заривчацкий М.Ф. Острый панкреатит: Учебное пособие Пермь, 2002 г.
- Гринберг А.А. Неотложная абдоминальная хирургия. М. 2000 г.
Источник
Поджелудочная железа — один из главных внутренних органов человека, но многие не знают о ее работе, заболеваниях и расположении. Эта информация необходима каждому: поджелудочная железа — деликатный орган, и нарушить ее работу несложно. Боли в поджелудочной железе — серьезный симптом, который может сопровождать множество заболеваний.
https://youtube.com/watch?v=flpv1F-AiiM
Где находится важный орган пищеварительной системы — поджелудочная железа?
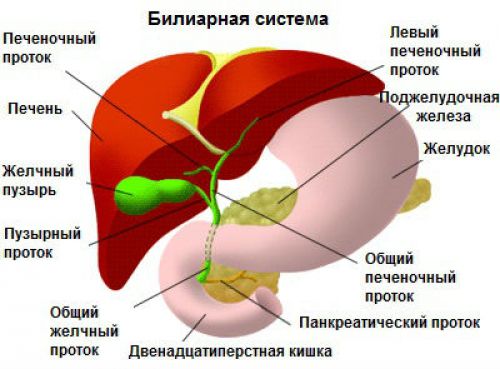
Поджелудочная железа — продолговатый орган, расположенный позади желудка, на 5–10 сантиметров выше пупка. Ее длина составляет 15–22 сантиметра, а вес — 50–70 граммов. Орган состоит из трех отделов: головы, тела и хвоста. Головка прилегает к двенадцатиперстной кишке, тело находится рядом с желудком, а хвост — рядом с селезенкой.
Несмотря на небольшой размер, поджелудочная железа выполняет множество функций. Она выделяет панкреатический сок — смесь ферментов и солей, необходимых для расщепления питательных веществ и их усвоения. Без этих ферментов переваривание пищи невозможно. В организме вырабатывается множество видов ферментов, не только в поджелудочной, но и в желудке, слюнных железах и кишечнике.
Интересный факт
За сутки поджелудочная железа может выделять до одного литра панкреатического сока.
Каждый фермент отвечает за расщепление определенного типа веществ: одни — за белки, другие — за углеводы, и так далее. Нехватка даже одного фермента может вызвать серьезные проблемы с пищеварением.
Кроме того, поджелудочная железа вырабатывает гормоны, необходимые для обменных процессов, в частности, инсулин.
Почему болит поджелудочная железа: выясняем причины
Боли в поджелудочной железе всегда указывают на проблемы, которые могут быть более или менее серьезными.
Частые причины болей в поджелудочной включают панкреатит, вирусные гепатиты, заболевания желчевыводящих путей, диабет, опухоли, аутоиммунные болезни и глистные инвазии. Наиболее выраженные боли возникают при панкреатите.
На заметку
Около 90% пациентов с панкреатитом жалуются на сильные боли, и только 10% переносят заболевание без болевого синдрома.
Болевые ощущения могут также возникать при приеме некоторых лекарств, таких как кортикостероиды, гормональные препараты и антибиотики тетрациклинового ряда.
Часто боли в поджелудочной связаны не с заболеваниями, а с неправильным питанием. Переедание, употребление алкоголя и жирной пищи заставляют железу работать на пределе, чтобы помочь организму усвоить эти продукты.
Как определить, что болит именно поджелудочная железа? Боль локализуется вокруг пупка и при остром панкреатите может отдавать в спину — это называется «опоясывающей болью». Боли усиливаются после обильной или жирной пищи и алкоголя, а также в положении лежа на спине. Они плохо поддаются анальгетикам и спазмолитикам, имеют постоянный характер и немного ослабевают при наклоне вперед. При панкреатите также могут наблюдаться тошнота, рвота, слабость и потливость.
Что делать, если болит поджелудочная железа: рекомендации
Боль в поджелудочной железе часто бывает настолько сильной, что человеку приходится обращаться к врачу. Это правильное решение, так как самолечение может быть опасным. Боль может быть признаком различных заболеваний, требующих специфической терапии. Определить причину можно только после всесторонней диагностики, включая лабораторные исследования, УЗИ, томографию, рентген и, в некоторых случаях, диагностическую лапароскопию.
Лечение основного заболевания включает комплекс мер:
-
Диета. Первая задача — разгрузить поджелудочную железу и облегчить её работу. Независимо от причины боли назначается щадящая диета. Необходимо исключить алкоголь, газированные напитки, кофе, крепкий чай, острую, жирную и жареную пищу, а также шоколад. Даже у здоровых людей эти продукты могут вызывать дискомфорт. Обычно назначается стол №5, который ограничивает жиры и кислые продукты. В рацион входят паровые или отварные блюда, пудинги, нежирное мясо, птица, рыба, а также продукты, богатые пектинами и клетчаткой: зерновой хлеб, сладкие ягоды, макароны и овощи. Питаться нужно часто и небольшими порциями — это помогает ЖКТ усваивать пищу без перегрузки. Рекомендуется есть минимум пять раз в день. Такая диета полезна не только при заболеваниях поджелудочной, но и для восстановления после переедания. Она поможет нормализовать пищеварение после праздников, не предполагая отказа от широкого спектра продуктов.
-
Медикаментозная терапия. Лечение зависит от основного заболевания, но врач назначит препараты для снятия симптомов и улучшения работы пищеварительного тракта. При болях в поджелудочной назначают обезболивающие для купирования острых приступов, антациды для восстановления уровня желудочной кислотности и нормализации пищеварения, а также ферментные препараты (при хроническом панкреатите вне обострений). Эти ферменты помогают усваивать пищу, если поджелудочная не вырабатывает достаточное количество панкреатического сока. В некоторых случаях могут назначаться желчегонные средства и антисекреторные препараты (Н2-блокаторы гистаминовых рецепторов и ингибиторы протонной помпы).
Боль в поджелудочной железе — это симптом, который нельзя игнорировать. Однако болезни поджелудочной могут развиваться и бессимптомно. Поэтому рекомендуется проходить общее обследование у гастроэнтеролога хотя бы раз в пару лет, особенно для тех, кто не отказывает себе в алкоголе и жирной пище.
Патологии печени и поджелудочной железы имеют схожие симптомы. Признаки заболеваний могут проявляться не сразу, и пациенты иногда принимают их за обычное несварение. Заболевания желчных путей, поджелудочной железы и печени взаимосвязаны и считаются сопутствующими. При патологии одного из органов изменяется работа двух других. Своевременная диагностика помогает предотвратить прогрессирование заболевания и снизить риск осложнений. Важно знать симптомы болезней печени и поджелудочной и методы их устранения.
Функции печени и поджелудочной железы
Вместе с пищей в пищеварительный тракт могут попадать вещества, негативно влияющие на внутренние органы. Также в организме образуются токсины, например, в результате жизнедеятельности гнилостных бактерий. Печень выполняет роль фильтра, очищая кровь от токсинов, бактерий, лишних гормонов, медиаторов и витаминов.
Если печень перестает функционировать, это может привести к быстрой смерти от отравления. Она не только защищает организм, но и контролирует уровень сахара в крови, хранит витамины и микроэлементы, синтезирует гормоны и ферменты, а также участвует в кроветворении и пищеварении.
Печень сохраняет свою функцию даже при наличии всего 10% нормальной ткани.
Поджелудочная железа производит ферменты, необходимые для расщепления белков и углеводов (трипсин, химотрипсин, липазу, альфа-амилазу), а также синтезирует гормоны, регулируя обмен белков, жиров и углеводов.
Железа вырабатывает панкреатический сок, содержащий ферменты для расщепления веществ и их всасывания в кровь. Состав сока изменяется в зависимости от поступающей пищи.
Причины развития патологии
Заболевания печени и поджелудочной железы могут возникать под воздействием следующих факторов:
- чрезмерное употребление алкоголя;
- несбалансированное питание;
- прием препаратов, негативно влияющих на выделительную и пищеварительную системы;
- камни в желчном пузыре;
- атеросклероз;
- наследственные физиологические и анатомические особенности;
- наличие инфекций.
К печени с кровью поступают токсины и бактерии из желудочно-кишечного тракта. Основная задача органа — удалить из кровотока потенциально вредные или бесполезные соединения. Для этого в печени происходят химические реакции, которые превращают токсичные вещества в менее ядовитые или безвредные.
Например, этиловый спирт преобразуется в уксусную кислоту, а ацетон — в мочевину. При медикаментозном лечении, чрезмерном употреблении алкоголя или вредных продуктов печень испытывает перегрузки, что может снизить её барьерную функцию и привести к попаданию опасных соединений в кровоток.
При длительной интенсивной нагрузке печень теряет способность выполнять свои функции.
Возможные болезни и их признаки
Наиболее распространенные заболевания, приводящие к дисфункции печени:
- вирусный гепатит;
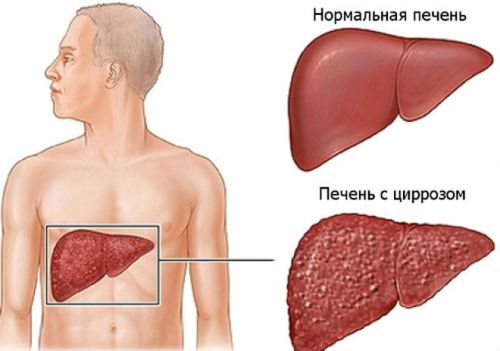
- цирроз;
- гепатоз;
- стеноз;
- глистная инвазия;
- новообразования.
При нарушении работы поджелудочной железы могут возникнуть следующие заболевания:
- панкреатит;
- сахарный диабет;
- муковисцидоз;
- новообразования.
Заболеваний печени и поджелудочной железы гораздо больше, но мы перечислили только наиболее частые. Симптоматика при заболеваниях этих органов часто схожа.
У пациентов могут наблюдаться следующие признаки патологии:
- повышение температуры тела;
- рвота, тошнота, отсутствие аппетита, резкое похудение;
- нарушение пищеварения, изжога, метеоризм, понос или запор (в результате недостатка ферментов);
- боль в левом боку под ребром, которая может быть умеренной или интенсивной, периодической или постоянной. Иногда боль отдает в область лопаток или сердца;
- при пальпации больного органа боль часто усиливается, врач может заметить изменение размера печени или поджелудочной железы;
- нарушение гормонального фона (чаще у мужчин при «пивном» циррозе);
- изменение цвета каловых масс, появление слизи.
Клиника заболеваний печени и поджелудочной железы схожа.
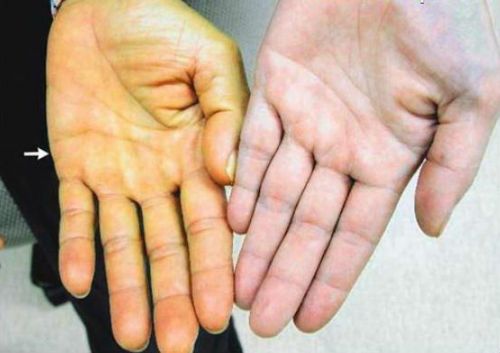
Эти симптомы указывают на нарушения в работе печени и поджелудочной железы, но есть и специфические признаки. Например, изменение цвета кожи и склеры (билирубин не выводится из организма и проникает в кровь), горечь во рту и на губах, зуд и сыпь (нарушена желчевыводящая функция).
Также могут возникать отечность, изменение сердечного ритма, слабость, чрезмерная утомляемость (признак интоксикации), изменение цвета мочи (свидетельствует о воспалении печени), изменение артериального давления, венозный рисунок на животе («звездочки», указывающие на поражение печени, возникают при циррозе), налет (белый или коричневый) и трещины на языке.
При заболеваниях печени боль ноющая, ощущается в правом подреберье, пояснице и левой лопатке. При некоторых патологиях, таких как печеночная недостаточность или цирроз, болевой синдром возникает, когда печень уже значительно повреждена и увеличена в размере.
Поражение печени может быть диффузным или очаговым. При диффузном поражении воспален весь орган, что характерно для гепатита, стеатоза, холангита, цирроза и язвы. Об очаговых поражениях говорят, если на органе появились новообразования.
При заболеваниях поджелудочной железы боль, как правило, колющая, иррадиирует в поясницу и левую лопатку. Дискомфорт усиливается после переедания, употребления жирной пищи, газированных или алкогольных напитков. Симптомом патологии железы является изменение цвета каловых масс, они становятся серыми.
Симптомы патологии печени
Гепатит — это воспаление печени, вызванное вирусной инфекцией или токсинами (алкоголь, медикаменты, паразиты). Существует семь видов вирусных гепатитов, наиболее распространены А, В и С. Воспаление может проявляться желтухой (не всегда), повышением температуры, ознобом, слабостью и ломотой в теле.
На начальной стадии симптомы напоминают грипп. При правильном лечении острая форма гепатита обычно не оставляет последствий. Хронический гепатит может развиться самостоятельно, например, из-за постоянного употребления алкоголя, или вследствие неправильного лечения острого гепатита.
При хроническом гепатите клетки печени заменяются соединительной тканью.
Цирроз — это хроническое воспаление печени, при котором нормальная ткань замещается фиброзной. Он может развиться на фоне гепатита, малярии, сифилиса или нарушений кровообращения. Симптомы включают слабость, повышенную температуру, боль в суставах, метеоризм, астению и похудение.
Больные плохо переносят жирную пищу и алкоголь. Внешние признаки (белые ногти, редкий волосяной покров, утолщенные пальцы) наблюдаются не у всех. Болезнь развивается в течение 2-5 лет, и при отсутствии лечения может привести к летальному исходу.
Хронический гепатит может перейти в цирроз.
Гепатоз характеризуется нарушением обменных процессов в клетках печени. Жировой гепатоз, или стеатоз, возникает, когда клетки печени накапливают жир. Этот процесс обратим при своевременном лечении.
На ранних стадиях болезнь может не проявляться, но по мере деформации клеток возникают нарушения функции органа. Пациенты жалуются на боль, тошноту, слабость, снижение иммунитета, зуд, высыпания и пожелтение кожи.
Работу печени могут нарушать паразиты, наиболее распространённые из которых — лямблии. Они проникают в печень из кишечника. Симптомы схожи с кишечными расстройствами (диарея, вздутие, урчание, отсутствие аппетита). Также могут появляться белый налет на языке, неприятный запах изо рта, частая отрыжка, слабость и учащенный сердечный ритм.
Симптомы патологии поджелудочной железы
Если ферменты поджелудочной железы активируются не в двенадцатиперстной кишке, а в самой железе, это указывает на развитие панкреатита. Заболевание возникает из-за воспаления ткани поджелудочной железы.
Патология может быть вызвана несбалансированным питанием, малоподвижным образом жизни и генетической предрасположенностью. При остром панкреатите пациенты жалуются на сильную опоясывающую боль, рвоту, диарею, метеоризм, повышение температуры и усиленное потоотделение.
Недостаток инсулина, вырабатываемого поджелудочной железой, приводит к сахарному диабету. Симптомы этого заболевания разнообразны и не ограничиваются пищеварением. Больные испытывают постоянную жажду и голод, ухудшается зрение, возникают проблемы с потенцией, нарушается регенерация тканей, что замедляет заживление ран.
Для подтверждения диагноза проверяется уровень глюкозы в крови. При сахарном диабете необходимо ограничить потребление сахара.
Муковисцидоз — наследственное заболевание, поражающее железы внешней секреции, включая легкие, поджелудочную железу и печень. В результате болезни в железах образуются участки фиброзной ткани, а нормальная ткань в выводящих протоках заменяется кистозной.
Это приводит к дистрофическим изменениям, застою желчи и циррозу печени. Признаки заболевания включают худобу, хроническую диарею, хриплое дыхание, утолщение пальцев и выпадение прямой кишки.
Лечение заболеваний печени и поджелудочной железы
Для подтверждения диагноза пациенту необходимо пройти ряд исследований. Только после получения результатов врач сможет определить патологию и назначить лечение. Диагностика зависит от заболевания и включает биохимическое исследование мочи и крови (выявление АЛТ, АСТ, билирубина, сахара), УЗИ, рентгеноскопию, а при необходимости — биопсию печени.
Для устранения симптомов заболевания врачи назначают диету, обеспечивающую функциональный покой больному органу. При значительном прогрессировании болезни может быть рекомендовано голодание на несколько дней. В экстренных случаях требуется госпитализация.
В зависимости от проявлений заболевания пациент должен соблюдать строгую диету до шести месяцев. Даже после ремиссии рекомендуется исключить алкоголь, жирную, острую и соленую пищу, а также газированные напитки и кондитерские изделия. Игнорирование этих рекомендаций может привести к обострению.
При нарушении работы желез важно строго соблюдать диету. Рекомендуется питаться 4–5 раз в день небольшими порциями. Еда должна готовиться на пару или вариться, допускается запекание. Необходимо ограничить соль и исключить продукты, вызывающие вздутие (капусту, виноград, груши). Рекомендуется диетический стол №5.
Кроме диеты, пациенту назначаются медикаменты, устраняющие первопричину болезни и восстанавливающие нормальную функцию органа. При обострениях медикаментозная терапия приостанавливается, и лечение направляется на снижение нагрузки на больной орган. В экстренных случаях питание может быть только внутривенным.
Во время ремиссии назначаются ферментные препараты для улучшения пищеварения и метаболизма, а также гепатопротекторы, которые восстанавливают отток желчи, снижают уровень холестерина, укрепляют иммунитет и выводят свободные радикалы. Часто назначаются Карсил, Эссенциале Форте, Урсофальк, Фосфоглив.
Для устранения болевого синдрома применяются спазмолитики (Но-шпа или Папаверин), а для восстановления экскреторной функции поджелудочной железы — Мезим или Креон. При сахарном диабете первого типа назначается инсулин, при втором — глюкозопонижающие препараты.
Лечение печени и поджелудочной железы медикаментами должно проводиться под контролем специалиста. При дальнейшей терапии важно сообщать врачу о проблемах с печенью, чтобы он назначал менее токсичные препараты.
В качестве дополнения к основному лечению могут использоваться народные средства, поддерживающие функцию печени, уменьшающие воспаление и ускоряющие пищеварение. Рекомендуются отвары и настои из шалфея, шиповника, душицы, а также мята, ромашка, бессмертник, укроп и боярышник для улучшения функции поджелудочной железы.
При заболеваниях печени, желчевыводящих путей и поджелудочной железы могут возникать схожие симптомы, которые пациенты могут перепутать с заболеваниями желудочно-кишечного тракта. Есть и специфические симптомы, указывающие на нарушения работы желез, но они могут проявляться не у всех и не на ранних стадиях. Например, боль в области печени может сопровождаться пожелтением кожи и склер, но этот симптом не всегда присутствует.
Для выяснения точной причины недомогания необходимо обратиться к врачу. Только после анализа и исследований можно определить, что стало причиной боли и нарушения пищеварения.
Большинство заболеваний печени и поджелудочной железы можно вылечить при строгом соблюдении рекомендаций врача. Современная медицина может замедлить течение болезни и улучшить качество жизни пациента. Лечение может занять длительное время, и потребуется пожизненно соблюдать диету. Профилактика заболеваний включает правильное питание, умеренное употребление алкоголя и здоровый образ жизни. При необходимости приема сильнодействующих медикаментов рекомендуется проводить поддерживающую терапию печени.