Что за болезнь
Бактериальный вагиноз – это невоспалительное заболевание женской репродуктивной системы, при котором на фоне изменения качественного состава микрофлоры влагалища начинают активно размножаться патогенные микроорганизмы. Данная болезнь не связана с присутствием в организме женщины инфекции, передающейся половым путем или заражением грибами или простейшими.
Дисбактериоз влагалища приводит к тому, что резко снижается количество полезных бактерий, которые должны там быть постоянно. В итоге развивается анаэробный дисбиоз и растет популяция грамотрицательных анаэробных бактерий.
Бактериальный вагиноз развивается довольно часто. Патологию диагностируют у женщин. Однако при наличии инфекции у одного полового партнера, лечение проводят и у мужчин. Нередко из-за гормонального перепада болезнь развивается при беременности или в климактерический период.
Бактериальный вагиноз – это не воспалительное заболевание или патология, которая передается при половом контакте. Недуг возникает в течение жизни, по крайней мере, один раз у каждой женщины репродуктивного возраста. Причины патологии могут быть совершенно разные.
Бактериальный вагиноз – это своеобразный дисбактериоз, возникающий во влагалище. Недомогание начинается со снижения численности колоний лактобацилл. В норме они населяют слизистую оболочку влагалища, создавая нужную кислотность. Полезные бактерии препятствуют возникновению инфекций, размножению патогенной флоры.
- стафилококки;
- стрептококки;
- кишечные палочки;
- анаэробы.
Статистика показывает, что гарднереллез – бактериальный вагиноз – диагностируется у пациенток чаще всего. Узнать, какие именно бактерии спровоцировали заболевание, можно при помощи лабораторных исследований.
Дисбактериоз при климаксе симптомы лечение
Если выявляется тенденция к нарушению микрофлоры, то назначается небольшой профилактический курс лечения. Лечение бактериального дисбактериоза включает в себя соблюдение специальной диеты с полным отказом от продуктов, содержащих химические добавки, а также сахара, приправ, копченой и маринованной пищи. При этом в большинстве случаев эта болезнь проявляется в незначительной степени, однако может стать причиной развития ряда серьезных воспалительных заболеваний женской половой сферы инфекционного характера. Совсем иначе может развиваться ситуация, если женщина до наступления беременности имела в анамнезе диагноз бактериального вагиноза. Техника наложения гипсовой повязки Общие принципы оказания первой медицинской помощи Правила оказания первой медицинской помощи Иммобилизация.
- Какие препараты можно попить при климаксе
- Препарат при климаксе менсе
- Таблетки при климаксе эстровэл отзывы
- Как снизить при климаксе приливы
- Угри при климаксе лечение
- Ранний климакса у женщин лечение
Факторы риска
Многие представительницы слабого пола задаются вопросом о том, передается ли бактериальный вагиноз половым путем? Ответ на него, вероятно, будет отрицательным. Но при этом есть оговорка.
Все патогенные бактерии, которые вызывают дисбактериоз влагалища, передаются при половом контакте. Но они также населяют влагалище здоровой женщины. Можно сказать, что заболевание невозможно получить половым путем. Но частая смена партнеров значительно повышает вероятность того, что возникнет бактериальный вагиноз.
Причины патологии могут косвенно заключаться в женских особенностях. Эрозия шейки матки, частые воспалительные процессы, беременность и послеродовой период повышают вероятность бактериального вагиноза.
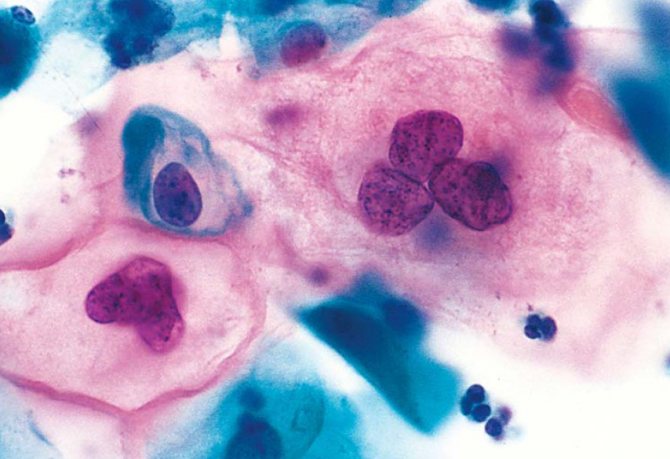
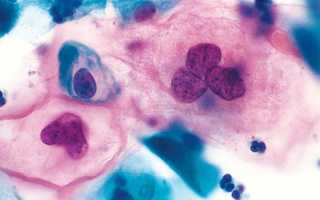
Расшифровка цитологического исследования мазка шейки матки
Шейка матки здоровой женщины покрыта цилиндрическим эпителием, а влагалище плоским. Что касается вагинальной микрофлоры, то она представляет собой не кокки, а палочки. Некоторые показатели зависят от фазы цикла — карио-пикнотический и ацидофильный индексы, базальные и парабазальные клетки, число лейкоцитов. Они дают информацию о работе яичников.
Класс 1. Отсутствие патологических изменений в исследованном материале. Клетки имеют нормальные размеры и форму, правильно расположены.
Класс 2. Понижена морфологическая норма некоторых клеточных элементов, что является признаком воспаления или инфекции. Такой результат может быть признаком вагиноза. В подобных случаях показана дальнейшая диагностика для постановки точного диагноза и подбора адекватной терапии.
Класс 3. В материале присутствуют единичные клетки с нарушениями в строении ядра и цитоплазмы (дисплазия или же гиперплазия). Число таких патологических клеток невелико. Пациентку направляют на повторную цитологию.
Класс 4. В исследованном мазке обнаруживаются клетки со злокачественными изменениями ядра, хроматина и цитоплазмы. Эти патологические изменения говорят о наличии у пациентки предракового состоянии.
Класс 5. Присутствие в мазке большого количества атипичных клеток (их намного больше нормы). В таком случае диагностируют начальную стадию рака.
— Норма. Отсутствие патологии не имеет какого-либо специального обозначения.
— Вагиноз, койлоцитоз – HPV.
— Дисплазия шейки матки в зависимости от степени — CIN I, CIN II или CIN III.
— Рак шейки матки — Carcinoma (pax).
— ЦБО. Нормальные показатели, патологических изменений нет.
-Цитограмма воспаления. Показатели, говорящие о развитии воспалительного процесса (цервицита).
— Лейкоцитарная инфильтрация – повышенное число лейкоцитов. Это является признаком вагиноза, экзоцервита или эндоцервита.
— Койлоциты – присутствие клеток, говорящих о ВПЧ.
— Пролиферация – ускорение клеточного деления. Такое состояние характерно для воспалительного процесса в матке. При сильной пролиферации имеет место запущенное воспаление.
— Лейкоплакия – в мазке присутствуют патологически измененные (но при этом не раковые) клетки.
— Метаплазия – один вид клеток замещается другим. Считается нормой для пациенток, которые проходили лечение неонкологических патологий матки в менопаузе. Кроме того, это состояние нормально для женщин, пребывающих в менопаузе более 6 лет.
— Дисплазия – предраковая патология.
— ASC-US – наличие измененных клеток плоского эпителия с неизвестной этиологией. Чаще имеет место у пациенток старше 45, когда снижается производство эстрогенов.
— AGC – изменения цилиндрических клеток, которые могут говорить о вагинозе или каких-либо других заболеваниях. Такой результат требует дополнительной уточняющей диагностики.
— L-SIL – присутствие небольшого числа атипичных незлокачественных клеток. В этом случае пациентку направляют на дальнейшее обследование (биопсия и кольпоскопия).
— ASC-H – патологические изменения в клетках, которые свидетельствуют о предраковой патологии или же о начинающемся онкологическом процессе.
— HSIL является онкоцитологией (присутствуют измененные плоские клетки). Таким пациенткам проводят безотлагательные лечебные мероприятия, чтобы не допустить перерождения в злокачественную опухоль.
— AIS – Эта аббревиатура говорит о том, что были выявлены цилиндрические злокачественные клетки. При таких результатах необходимо срочное лечение.
В случае выявления в мазке патологически измененных клеток лаборант обязательно укажет это в письменном заключении с уточнением типа изменений. Если же в расшифровке анализа никаких особых обозначений нет, то, по всей вероятности, мазок соответствует норме. Точный диагноз на основании только этого теста поставить нельзя. Для определения характера патологии гинекологу нужно сравнить результаты разных обследований.
Диагностика патологии
Перед тем как лечить бактериальный вагиноз, необходимо установить вид преобладающих микроорганизмов. Для постановки диагноза выполняется несколько этапов обследования.
- Опрос и сбор анамнеза. Врач-гинеколог ознакомляется с жалобами, выявляет предшествующие заболевания.
- Осмотр на гинекологическом кресле. Во время обследования оцениваются выделения, состояние слизистых оболочек влагалища. При остром вагинозе они имеют розовый цвет, покрыты сероватым налетом. Хроническое течение болезни характеризуется густыми, тягучими желтовато-зелеными пенистыми образованиями, плотно покрывающими слизистую оболочку.
- Предварительный анализ (проводится не всегда и не во всех клиниках). Врач при помощи тест-полоски измеряет кислотность влагалища. При бактериальном вагинозе рН более 6. Также имеет популярность опыт с едким калием, когда небольшое количество выделений смешивается с ним на отдельной планшетке. Если появился сильный неприятный запах, напоминающий гниющую рыбу, то можно достоверно поставить диагноз: баквагиноз.
- Заключительным способом удостовериться в болезни является мазок из влагалища. В лаборатории выясняют, какие патогенные микроорганизмы преобладают на слизистой. После этого производится анализ на чувствительность. Мазок из влагалища при бактериальном вагинозе поможет выбрать правильное и эффективное лечение, которое принесет желаемый результат. Только врач может подобрать нужный объем препаратов для пациентки.
Вагинальный дисбактериоз не имеет каких-то специфических возбудителей. На фоне снижения полезной флоры, которая обеспечивает нормальную кислую среду, в которой патогенные микроорганизмы не могут размножаться, влагалище заселяется колониями разных условно-патогенных бактерий.
- гарднереллез;
- микоплазмоз;
- кандидоз.
Спровоцировать вагиноз могут и другие бактерии, которые при нормальной микрофлоре содержатся в незначительных количествах, а при ее изменении начинают интенсивно размножаться.
При проведении анализа можно обнаружить мобилункус в мазке, бактероиды, пептококки и пептострептококки. Однако выделения имеют неприятный запах именно из-за размножения гарднереллы, так как она формирует аминокислоты, из которых выделяют летучие амины, запах которых напоминает гнилую рыбу.
- определяют ph влагалища (при вагинозе он выше 4,5);
- цитологию;
- ПЦР-анализ;
- тест на амины;
- посев мазка на питательную среду;
- микроскопическое исследование мазка.
Для постановки точного диагноза обычно недостаточно одного исследования. Важно дифференцировать болезнь от молочницы, других урогенитальных инфекций. Даже если очевидна цитограмма бактериального вагиноза (как она выглядит, можно увидеть на фото), все равно применяют 3-4 методики одновременно. Если все оказываются положительными, врач подбирает подходящие методы лечения.
Как диагностируется цитолитический вагиноз
Цитолитический вагиноз диагностируется исключительно по микроскопической картинеОсновные лабораторные диагностические признаки:
- Разрушенные клетки эпителия(эпителиоциты) -основной признак цитолитического вагиноза
- Свободно лежащие клеточные ядра,часто с деформацией — второй по значимости симптом
- Ложные ключевые клетки — в значительном количестве случаев лактобациллы прикрепляются к поверхности эпителиальных клеток,что придает им вид «ключевых клеток» при бактериальном вагинозе.Отличить помогает рутинное измерение вагинального рН
- Снижение вагинального рН — при цитолитическом вагинозе рН менее 3.5
- Отсутствие воспалительной реакции — число лейкоцитов при микроскопии не превышает норму (менее 10 в поле зрения)
Симптомы заболевания
Выделения при бактериальном вагинозе
Бактериальный вагиноз зачастую протекает бессимптомно, особенно на ранних стадиях заболевания. Иногда при незначительных нарушениях микрофлоры организм сам способен отрегулировать отклонения.
Отличительным симптомом болезни являются выделения из влагалища – бели. Обычно они белые или с сероватым оттенком, жидкие с неприятным несвежим запахом. Их количество может быть разное, но в любом случае превышает объем ежедневных выделений.
Если симптомы заболевания на фоне получаемого лечения не уменьшаются в проявлениях – имеет место хронический бактериальный вагиноз. В таком случае периоды обострений сменяются ремиссией, и болезнь приобретает затяжной характер.
При хроническом бактериальном вагинозе бели становятся более плотными, липкими, с зеленым или желтым оттенком. Кроме этого, отмечают следующие симптомы:
- зуд, жжение;
- неприятные ощущения во время секса;
- рези при мочеиспускании.
К сожалению, первые признаки развития бактериального вагиноза могут появиться далеко не сразу. Из-за этого сложно начать вовремя лечить болезнь. Иногда патологию удается определить во время плановой диагностики у гинеколога.
- серо-белые пенистые выделения из влагалища;
- запах выделений напоминает испорченную рыбу;
- боль при мочеиспускании;
- жжение и зуд наружных половых органов;
- дискомфорт во время половых отношений.
Если первая помощь не оказана, яркие симптомы могут на время исчезнуть, однако болезнь не пройдет совсем без последствий. Вскоре женщина может отмечать увеличение объема выделений незадолго до начала менструации, после половых контактов. В области промежности, на внутренней поверхности бедер и около анального отверстия может появляться раздражение и покраснение кожи.
- воспалительные процессы в мочеиспускательном канале;
- боли при мочеиспускании;
- воспаления на крайней плоти и коже головки;
- частые позывы в туалет.
Избавиться от бактериального вагиноза вполне возможно. Чтобы вылечить болезнь, следует как можно раньше обратиться к врачу для диагностики заболевания.
Признаки бактериального вагиноза, развивающегося в острой форме, достаточно выражены. Зачастую они появляются после полового контакта с новым партнером. Примерно через сутки после сношения возникают первые симптомы. Когда заболевание спровоцировано другими факторами, симптоматика начинает проявляться независимо от половых связей.
- Выделения при бактериальном вагинозе – самый важный показатель. Влагалищная слизь приобретает серовато-зеленоватый цвет, могут быть пенистые включения. Неприятный рыбный запах, исходящий из половых путей, – достоверный симптом бактериального вагиноза. Как правило, беспокойство усиливается после половых контактов, применения моющих средств.
- Неприятные ощущения – второй по значимости признак дисбактериоза влагалища. При остром течении женщина жалуется на зуд, жжение, покраснение и раздражение.
- Боль, как симптом, выражена неярко или отсутствует вовсе. Болезненные ощущения могут возникать при половом сношении, во время мочеиспускания. В период менструации отчетлива болезненность нижней части живота.
- Гипертермия у пациенток чаще отсутствует, но при осложнении или распространении воспаления на матку с придатками может повышаться температура тела.
Норма в гинекологическом мазке
Наверное, читатель догадался, что забор анализа у мужчин вряд ли оставит приятные воспоминания, ведь объект исследования у них не настолько доступен, поэтому действительно будут иметь место неприятные ощущения, которые, возможно, не покинут человека еще несколько часов.
Иногда во избежание этого, врач назначает пациенту массаж простаты, который осуществляется за несколько дней до процедуры per rectum, то есть, через прямую кишку.
Однако, если жжение и болезненность в половом члене продолжает напоминать о себе несколько дней, а к этим явлениям добавились еще и похожие на гнойные выделения – поход к врачу неминуем.
Но если все прошло благополучно, то, может быть, мужчин успокоит тот факт, что в их мазке, взятом из уретры, все выглядит намного проще, если, конечно, анализ нормальный:
- Норма лейкоцитов – до 5 клеток в поле зрения;
- Флору составляют единичные палочки;
- Общий фон разбавляет эпителий уретры (в основном, переходный) – приблизительно 5-7 (до 10) клеток;
- Небольшое количество слизи, не играющее никакой роли;
- Иной раз в мазке может присутствовать условно-патогенная флора в единичных экземплярах (стрептококки, стафилококки, энтерококки), однако чтобы ее дифференцировать, необходимо покрасить мазок по Граму.
В случае воспалительного процесса мазок меняется:
- Появляется большое количество лейкоцитов в мазке, иногда не подлежащее подсчету;
- Кокковая или кокко-бациллярная флора вытесняет палочковую;
- В препарате присутствуют микробы, вызвавшие воспаление (трихомонады, гонококки, дрожжи и др.);
- Микроорганизмы типа хламидий, уреа- и микоплазм под микроскопом вряд ли возможно увидеть, точно так же, как и отличить патогенные диплококки, вызывающие гонорею, от попарно лежащих энтерококков или цепочки Enterococcus faecalis (энтерококки тоже) от стрептококков, поэтому в таких случаях для уточнения вида возбудителя исследование дополняют культуральным методом или практически универсальной и популярной в наше время ПЦР (полимеразная цепная реакция);
- За редким исключением в мужском мазке можно обнаружить кишечную палочку (вопиющее нарушение гигиенических правил!), приносящую пользу в кишечнике, но вызывающую циститы, уретриты, простатиты, попадая в мочеиспускательный канал мужчины. Для ее дифференцировки также необходимы дополнительные лабораторные методы исследования.
Аналогично поступают и с женскими мазками, поскольку найденные диплококки могут оказаться отнюдь не нейссериями и гонорею не вызывать. Кстати, кишечную палочку (Escherichia coli), энтерококк (Enterococcus faecalis), стафилококки со стрептококками и другие микроорганизмы в женских мазках встречаются значительно чаще, что обусловлено строением женских половых органов.
Микроскопические существа, обитающие в половых путях женщины, отличается многообразием, однако нормы все-таки существуют, хотя порой границы их определить весьма сложно, но мы все же попытаемся это сделать. Таким образом, в мазке, взятом в гинекологии можно обнаружить:
- Лейкоциты, норма которых в уретре составляет до 10 клеток в поле зрения, в шейке матки и ее канале – до 30 клеток. При беременности эти показатели меняются в сторону увеличения;
- Вид эпителия в мазке зависит от места забора материала: уретра шейка, влагалище выстланы многослойным плоским эпителием (МПЭ), который мы получим в препарате. Мазок из цервикального канала будет представлен цилиндрическим (призматическим) эпителием. Количество клеток меняется в разные фазы цикла, в целом же, принято считать, что при норме их содержание не должно превышать 10 единиц. Однако все это весьма условно, поскольку для точной диагностики необходимо учитывать морфологические изменения клеточных структур (ядро, цитоплазма, наличие «голых ядер»), то есть, проводить цитологический анализ;
- Слизь в препарате считается обязательным, но умеренным, компонентом, ведь железы цервикального канала и влагалища ее выделяют. Интересно выглядит слизь в овуляторную фазу менструального цикла, она кристаллизуется и образует узоры, похожие на листья растения, которые называют «симптомом папоротника» (цитология);
- Нормальный мазок, как правило, представлен палочковой флорой (лактобациллы) и единичными кокками.
Причины развития заболевания
- общее снижение иммунной защиты организма;
- частое использование мыла при соблюдении интимной гигиены;
- частое спринцевание;
- гормональные перепады (беременность, климакс).
Нередко развивается дисбактериоз после антибиотиков, особенно, когда лечение было очень длительным и состояло из нескольких антибактериальных препаратов. Присутствие инородных тел во влагалище, частое использование тампонов также может сказаться на состоянии микрофлоры органа.
- ношение тесного синтетического белья;
- некачественные каждодневные гигиенические прокладки;
- неправильное питание, лишенное кисломолочных продуктов;
- наличие хронических патологий кишечника и дисбактериоз в том числе;
- состояния иммунодефицита;
- перенесенные заболевания органов малого таза;
- сопутствующие гинекологические патологии;
- применение гормональных контрацептивов в таблетках или свечах.
Все эти факторы приводят к развитию осложнений и патологии, требующей медицинского лечения.
Хронический бактериальный вагиноз
Какие имеет бактериальный вагиноз причины и симптомы – вы уже знаете. Но следует заметить, что не всегда заболевание протекает в острой форме. Если не предпринимать попыток лечить патологию, то в скором времени она приобретет хроническую форму. При этом симптоматика будет не столь выражена, а у пациентки создастся иллюзия выздоровления. Улучшение самочувствия в данном случае очень обманчиво. Чем запущеннее будет патология, тем больше вероятности развития осложнений.
Хронический бактериальный вагиноз характеризуется теми же симптомами, что и острая форма болезни. Выделения при нем становятся визуально меньше, а беспокойство и жалобы исчезают. Нередко эти признаки сопровождаются атрофией слизистой оболочки влагалища.
Вспомогательные средства для борьбы с недугом
Бетадин — вагинальные свечи, которые в отличие от прочих препаратов, направленных на борьбу с бактериальным вагинозом, имеют в своем составе йод. Его концентрация зависит от дозировки.
Эти свечи имеют сильное действие, обладая антипротозойным и дезинфицирующим действием. Они как бы «блокируют» бактериальный вагиноз, приостанавливая его развитие. За счет блокировки белков, принадлежащих к аминогруппе.
Компоненты, входящие в данный препарат, активны для многих микробов и бактерий. При соприкосновении со слизистой оболочкой влагалища Бетадин постепенно высвобождает йод, что оказывает бактерицидное воздействие. Применение данных свечей может вызвать необычную реакцию, когда поверхность влагалища приобретает синеватую окраску. Не следует беспокоиться, так как это не побочное действие, а нормальная реакция.
Обычно эти свечи назначают в качестве вспомогательного средства. Они способны самостоятельно излечить бактериальный вагиноз в слабой форме или если он возник первично.
Бетадин намного эффективнее, чем другие подобные лекарственные препараты в силу следующих причин:
Классификация заболевания
Классификация бактериального вагиноза выделяет несколько стадий течения патологии и видов в зависимости от характера болезни.
- 1 стадия – в мазке нет полезной флоры, но патогенная в пределах нормы;
- 2 стадия – снижение палочек Додерлейна и рост грамотрицательной и грамположительной флоры;
- 3 стадия – высокое содержание патогенных микроорганизмов, молочнокислые бактерии полностью отсутствуют.
По характеру протекания болезни выделяют острый вагиноз, стертый и бессимптомный.
Влияние заболевания на беременность
Бактериальный вагиноз выступает в качестве фактора риска невынашивания беременности, наступления преждевременных родов, послеродовых эндометритов.
Внутриутробное инфицирование может привести к рождению малышей с малым весом, а также с иными пороками развития. Во время родов существует вероятность преждевременного излития околоплодных вод, что может в итоге спровоцировать слабую родовую деятельность.
Опасность болезни в том, что в 48% случаев бактериальный вагиноз у беременных никак не проявляет себя. Но он может привести к восходящему инфицированию (плодных оболочек, плода, плаценты).
Народные средства при бактериальном вагинозе
Если пациентка обратится к врачу с жалобой на бактериальный вагиноз, мазок из влагалища покажет, какие медикаменты будут эффективными в данном случае. Пероральные средства назначаются не всегда. Необходимость их применения возникает примерно в половине всех случаев.
- «Метронидазол» или «Трихопол» – противопротозойные антибиотики, помогающие справиться с возбудителями баквагиноза. Медикаменты применяются по 500 мг дважды в день на протяжении недели или используются в дозе 2 грамма однократно. Не следует принимать в первом триместре беременности, а также при печеночной недостаточности.
- «Наксоджин» – таблетки с противопротозойным эффектом. Используются при баквагинозе, в котором преобладают трихомонады. Применяются по 250 мг дважды в день на протяжении 6 суток. Запрещены во время беременности и при поражениях ЦНС.
- «Дазолик» – пилюли, применяемые для лечения и профилактики бактериального вагиноза. При трихомониазе достаточно принятия 1,5 грамм однократно. Этот медикамент допустимо использовать для беременных, но под наблюдением специалиста.
Перед тем как лечить бактериальный вагиноз, необходимо отказаться от употребления алкоголя. Спиртные напитки несовместимы с указанными противомикробными средствами. Комбинация препаратов может спровоцировать тяжелую интоксикацию и печеночную недостаточность.
На ранних стадиях заболевания при слабо выраженных симптомах можно воспользоваться народными средствами. К ним относятся спринцевание и ванны с отварами трав. Такое лечение потребует настойчивости и терпения, так как минимальный курс составляет 2-3 недели.
Для получения эффекта процедуры нужно повторять 2-3 раза в день. Все отвары готовятся одинаково: 2 ст. л. травяного сбора необходимо залить 1 л горячей воды и дать настояться в течение 5-6 часов. Для одной процедуры спринцевания потребуется 1 ст. (200 мл) готового отвара. Можно использовать следующие сборы трав:
- корень дуба, герань, полынь, ромашка, фиалка;
- корень алтея, зверобой, календула, листья одуванчика и черники, лабазник.
Эти рецепты можно использовать для сидячих ванночек. Для этого 2 ст. готового отвара растворяют в 10 л теплой воды. Продолжительность процедуры – 15-20 минут.
Применение Нео-Пенотрана для больных вагинозом
Препарат имеет антибактериальное, противогрибковое действие. В его состав входят миконазол натрия и метронидазол. Миконазол натрия – противогрибковое средство, которое активно в отношении большинства грибков. Метронидазол зарекомендовал себя, как отличное средство для борьбы с анаэробными инфекциями.
Препарат применяют дважды в день – утром и вечером. При рецидивирующем бактериальном вагинозе курс увеличивается до 14 дней.
Свечи нельзя применять в первом триместре беременности. Есть побочные эффекты от их использования, в том числе возникновение аллергических и местных реакций (жжение, зуд, раздражение), головной боли, головокружения и др.
В качестве противопоказаний:
- девственность;
- аллергия на компоненты, входящие в препарат;
- возраст до 14 лет;
- заболевания нервной системы;
- недуги, связанные с печенью;
- 1 триместр беременности.
Лечение
В каждом отдельном случае схема лечения и дозировка препаратов индивидуальны.
Лечение нацелено на санирование влагалища от патогенных микроорганизмов и увеличение количества лактобактерий. Состоит из двух этапов.
На первом этапе назначают антибактериальные препараты, которые подавляют размножение патогенных микробов и бактерий. В большинстве случаев, это – свечи. Они имеют преимущество перед таблетками, так как вводятся непосредственно во влагалище и не имеют побочного действия на органы пищеварительной системы. На втором этапе назначают пробиотики с лактобактериями для быстрого восстановления нормальной микрофлоры влагалища.
| Препарат | Дозировка (в день) | Курс (количество дней) |
| 1 этап | ||
| Гексикон | 1 свеча 2 раза | 7-10 |
| Клиндамицин 2% | 1 свеча 1 раз | 7 |
| Эфлоран | 1 свеча 1 раз | 5-7 |
| Нео-пенотран | 1 свеча 1 раз | 10 |
| Метронидазол | 1 таблетка | однократно |
| 2 этап | ||
| Ацилакт | 1 свеча 2 раза | 5-10 |
| Экофемин | 1 свеча 2-3 раза | 10 |
| Бифилиз | 5 доз 2 раза | 5-10 |
Для снятия зуда и жжения назначают антигистаминные лекарства (Зодак, Цетрин). Для восстановления правильной кислотности влагалища – препараты молочной кислоты (Фемилекс).
| Группы | Особенности | Наиболее распространенные |
| Условно-патогенные | Присутствуют практически у всех женщин, в небольших количествах не наносят вреда | Гарднерелла, уреаплазма, микоплазма хоминис |
| Патогенные | Появляются в результате заражения венерическими болезнями | Гонококки, хламидии, трихомонада, микоплазма гениталиум |
| Сапрофиты | Попадают во влагалище из кишечника | Кишечная палочка, стафилококки, стрептококки, клебсиеллы, протей |
Принцип лечения заключается в нормализации микрофлоры влагалища. Если причиной нарушения являются лишь условно-патогенные бактерии, сложностей не должно возникнуть. Врач назначает препараты, к которым чувствительны эти микроорганизмы, основой их являются метронидазол, тернидазол, орнидазол. Девочкам, как правило, назначаются таблетки, а женщинам вагинальные свечи и мази. В результате использования указанных средств положительный эффект отмечается уже через неделю использования.
- Тержинан. Часто эти свечи назначают для лечения грибкового заболевания молочницы (кандидоза), но основное их назначение − борьба с бактериями и инфекциями. Могут вызывать местное раздражение.
- Трихопол. Выпускается в форме таблеток, назначается в том числе и девственницам. Исключение − девочки до 6 лет. Действующие вещества активно всасываются в кровь. Как побочное явление может возникать тошнота.
- Бетадин. Это свечи, содержащие йод. Обладают антисептическими обеззараживающими свойствами.
- В случае невозможности использования вышеуказанных препаратов назначаются другие гели и кремы: Клиндамицин (Далацин) и др.
- При сопутствующей молочнице могут применяться такие средства: Пимафуцин, Залаин, Клотримазол, Полижинакс и др.
- Активно применяются антисептики: Гексикон (хлоргексидин), Мирамистин.
Преимущество свечей (суппозиториев) в том, что они действуют непосредственно на пораженные участки, совместимы с другими лекарственными средствами, могут назначаться беременным.
При жалобах на чрезмерное жжение или нестерпимую боль во влагалище дополнительно могут быть рекомендованы обезболивающие местные средства.
Далее следует восстановить местный иммунитет и здоровую микрофлору. Популярностью пользуется средство Фемилекс, основное вещество в составе которого − молочная кислота. Бифидобактерии, эубиотики и пробиотики естественным образом заселяют во влагалище родственные влагалищной флоре лактобактерии, витамины помогают повысить общий иммунитет.
Другие средства для восстановления нормальной микрофлоры влагалища:
- Вагилак;
- Лактагель;
- Бифиформ;
- Ациклакт;
- Лактонорм;
- Лактобактерин;
- Лактожиналь;
- Бифидумбактерин.
Восстановление микрофлоры — обязательный этап комплексного лечения бактериального вагиноза. Дефицит молочнокислых бактерий грозит рецидивом болезни и развитием осложнений. Восполнить нехватку лактобактерий и воссоздать кислую среду во влагалище можно с помощью указанных выше средств.
Для укрепления защитных сил организма также назначаются иммуномодуляторы (Виферон и др.). Дозировка и длительность курса терапии определяются врачом. При необходимости смены препарата или замены его на более дешевый аналог также нужно обратиться к доктору.
В медицине в настоящий момент нет однозначного мнения насчет лечения бактериального вагиноза в скрытой форме. Многие специалисты считают, что наличие в мазке условно-патогенной флоры не является болезнью и никакого лечения не требует. Другие же приравнивают уреаплазму, микоплазму и гарднереллу к возбудителям венерических заболеваний. В каких случаях женщине следует перестраховаться и посоветоваться с разными врачами, прежде чем лечить баквагиноз?
- в период обострения и при наличии симптомов болезни;
- до или во время беременности, даже если нет никакого дискомфорта.
Компетентный специалист должен рассказать не только о том, как лечить бактериальный вагиноз, но и об обязательных условиях выздоровления. В этот период необходимо:
- воздержаться от половых контактов;
- отказаться от алкоголя, особенно при приеме лекарства в форме таблеток;
- соблюдать диету (отказаться от острой, жареной, пряной пищи);
- пользоваться средствами для интимной гигиены;
- поддерживать чистоту половых органов.
Народные средства
Вагинальный зуд и другие симптомы неплохо снимаются с помощью ванночек и спринцеваний из различных отваров. В разных пропорциях смешиваются кора дуба, ромашка, ягода можжевельника, овсяная солома и листва грецкого ореха, календула, алоэ и другие лекарственные растения. Но заниматься таким лечением можно только после посещения специалиста для исключения опасных возбудителей заболеваний.
При вагинозе проводится лечение в домашних условиях. Врач выдает рецепт, направленный на то, чтобы активизировать естественные защитные силы организма, нормализовать гормональный фон и устранить патогенных возбудителей. Следующий этап лечения – восстановление микрофлоры влагалища.
- «Метронидазол»;
- «Трихопол»;
- «Мирамистин»;
- «Орнидазол»;
- «Тержинан».
Антибиотики применяются только в случае присоединения бактериальной инфекции. Доктор может назначить как местные средства, так и общего применения.
Практически всегда наряду с основным лечением врачи назначают свечи от бактериального вагиноза. Хорошо зарекомендовал себя такой препарат, как «Гексикон». При грибковых поражениях выписывают «Пимафуцин».
После того, как основная инфекция будет устранена, следует начать принимать препараты, восстанавливающие нормальную микрофлору. Назначают «Ацилакт» в форме свечей для восстановления флоры либо «Лактобактерин» и «Бифидумбактерин».
Лечение народными средствами может быть уместно только наряду с основной терапией. Местные способы, такие, как спринцевание содой и отварами дает только временный эффект и лишь снимает симптомы. Использовать народные способы стоит для общего укрепления иммунитета.
Медикаменты местного действия
Свечи от бактериального вагиноза являются самым распространенным способом лечения данной болезни. Вагинальные суппозитории действуют местно, они не проходят через пищеварительный тракт, а работают непосредственно в месте заболевания. Немаловажным плюсом таких препаратов является минимальный список противопоказаний. Многие медикаменты разрешены для применения в период беременности и лактации.
- «Макмирор Комплекс» – быстро поможет справиться с патологией. Уникальность препарата в том, что его состав представлен двумя действующими веществами: противогрибковым нистатином и антисептическим нифурателом. Вагинальные суппозитории не препятствуют росту естественной микрофлоры, что немаловажно в лечении баквагиноза.
- «Клиндамицин» – антибактериальный препарат. Начинает работать быстро, устраняя условно-патогенную флору. Этот медикамент противопоказан для использования совместно с другими лекарствами вагинального применения.
- «Тержинан» – вагинальные таблетки, имеющие в своем составе три основных компонента. Лекарство оказывает противогрибковое, антибактериальное, противопротозойное действие и снимает воспаление. Широкое применение медикамент имеет у беременных женщин. Также он назначается в послеродовом периоде.
- «Далацин» – свечи от бактериального вагиноза, особенностью которых является короткий курс применения. Использовать этот препарат достаточно всего три дня. Данный медикамент не следует сочетать с другими вагинальными лекарствами, а на время терапии необходимо отказаться от половых контактов.
Все вагинальные суппозитории, таблетки или свечи нужно вводить только чистыми руками. Во время лечения соблюдайте личную гигиену, откажитесь от ароматизирующих прокладок, раздражающих средств для мытья и ношения узкого белья.
«Гексикон»
Многие заболевшие женщины предпочитают пользоваться другими формами лекарственных средств. Какие свечи от бактериального вагиноза наиболее эффективны и подойдут для решения проблемы – об этом необходимо спросить лечащего гинеколога. Препарат «Гексикон» назначают для лечения и профилактики заболеваний, передающихся половым путем. В случае незащищенного полового акта необходимо принять в течение двух часов препарат.
«Гексикон» представляет собой вагинальные суппозитории, основа которых состоит из биглюконата хлоргексидина. Это антисептик местного воздействия на простейшие граположительные и грамотрицательные микроорганизмы. Препарат не имеет отрицательного влияния на влагалищную микрофлору. Данный вид лекарства можно применять беременным женщинам, так как он не всасывается в кровь, а воздействует непосредственно на воспалительный процесс.
«Гексикон» от бактериального вагиноза назначают на срок до десяти дней. Свечи необходимо вводить утром и вечером, глубоко располагая внутри тела. Одним из неудобств данного препарата являются небольшие выделения лекарственного средства, тающего под воздействием температуры тела женщины. Особое внимание необходимо обратить на то, что на период лечения половую жизнь необходимо временно прекратить.
Профилактика баквагиноза
Соблюдая правила, можно практически свести к нулю риск возникновения заболевания:
- Следить за гигиеной: в дни менструаций подмываться несколько раз в день чистой водой, менять прокладки и тампоны каждые 3-4 часа.
- Избегать попадания кишечных бактерий во влагалище.
- Не увлекаться спринцеваниями, при появлении неприятного запаха, нужно обращаться к врачу, а не пытаться его убрать, тем самым уничтожая микрофлору.
- Не злоупотреблять антибиотиками и противогрибковыми средствами.
- Избегать незащищенных половых контактов с новыми партнерами.
- Регулярно наблюдаться у гинеколога, при первых признаках заболевания посещать врача.
- Отдавать предпочтение свободному хлопковому белью.
- Соблюдать принципы правильного питания: больше молочных и растительных продуктов, меньше копченого и соленого.
В некоторых случаях для профилактики гинеколог может прописать препарат, содержащий молочную кислоту. Это в большей степени относится к женщинам в группе риска: после длительного гормонального лечения, при климаксе и т. д.
Появления признаков бактериального вагиноза не следует пугаться, но и игнорировать их опасно. Внеплановое посещение гинеколога прояснит природу заболевания, которое доставляет много проблем, но достаточно легко устраняется.
Бактериальный вагиноз – распространенный недуг. Соблюдение несложных правил позволит если не избежать этого болезни, то хотя бы уменьшить проявление неприятных симптомов. В целях профилактики следует:
- соблюдать личную гигиену;
- вовремя лечить половые инфекции;
- рационально использовать антибиотики;
- грамотно пользоваться гормональными контрацептивами;
- не злоупотреблять спринцеванием;
- регулярно наблюдаться в женской консультации.
- периодически посещать женского врача и сдавать анализы;
- не спринцеваться антисептическими средствами;
- не заниматься самолечением, принимая гормоны и антибиотики;
- следить за правильным сбалансированным питанием;
- соблюдать гигиену половых органов с помощью специальных средств.
Вагиноз, который был обнаружен и вылечен своевременно, как правило, не опасен.
Периодическое обследование и чуткость к собственному организму помогут женщине сохранить репродуктивную функцию и отличное самочувствие!
Восстановительный период
Профилактика бактериального вагиноза подразумевает повышение сопротивляемости организма. Для этого необходимо нормализовать микрофлору влагалища. Метод использования пробиотиков может быть пероральным или вагинальным. Обычно женщине назначаются такие препараты, как «Аципол», «Ацилакт», «Бифидумбактерин», «Максилак» и другие. Длительность их приема варьируется от недели до нескольких месяцев.
Дополнительно пациентке назначается витаминотерапия, предполагающая восполнение недостающих веществ в организме. Также может потребоваться стимуляция иммунитета. С этой целью рекомендуются препараты интерферона: «Кипферон», «Генферон» – свечи для вагинального использования.
Комплексное лечение бактериального вагиноза позволяет забыть о болезни навсегда. Общий терапевтический курс может продолжаться от одного месяца до полугода и иметь перерывы. По завершении антибактериальной терапии необходимо пройти повторное обследование. Мазок из влагалища и гинекологический осмотр покажут, насколько эффективной была выбранная методика лечения.
Отличие европейского и российского подхода к лечению
Врачи Европы и России по-разному подходят к процессу лечения бактериального вагиноза. В нашей стране первоначально доктор применяет именно местную терапию – свечи, гель, а прием лекарственных препаратов внутрь является альтернативным способом.
Европейские врачи сходятся во мнении с американскими коллегами, что лечение бактериального вагиноза может осуществляться системно. Местное лечение – лишь вспомогательное средство в борьбе с недугом. Их схема лечения бактериального вагиноза – таблетки метронидазола в течение недели. Альтернативный способ – местное лечение свечами метронадазол и клиндамицин.