Гипертрофия шейки матки представляет патологическое изменение органа в сторону увеличения размера влагалищного сегмента. Причины заболевания могут заключаться в опухолевом росте тканей, гиперплазии, воспалении. Не исключены и физиологические этиологические факторы увеличения шейки. Состояние не во всех случаях является серьезной медицинской проблемой и требует обязательного лечения.
Причины
Причины гипертрофии матки самые разнообразные, классифицируются на: физиологические и патологические.
Физиологическая гипертрофия матки при беременности возникает, когда за счет активного деления клеток миометрия образуются новые мышечные волокна, и за счет этого и происходит утолщение и удлинения стенок матки в несколько раз. Такое увеличение происходит с 5 недели беременности, хоть женщина может и не знать о своем положение, а изменения в ее организме уже происходят.
А к патологической относится гипертрофия шейки матки – это состояние, при котором происходит увеличение влагалищной части шейки матки за счет разрастания соединительной ткани. Может возникать как на одной или на обеих губах шейки матки. Наблюдается возникновение этого заболевания при нормальном положении матки и тогда, когда наблюдаются незначительные отклонения ее в разные стороны.
Причин возникновения гипертрофии шейки матки несколько, но в основном это длительный воспалительный процесс. При этом бывает железистая гипертрофия шейки матки, при которой нарушается отток секрета, и образовываются наботовые кисты и фолликулярная гипертрофия шейки матки, когда эти кисты погружаются в строму, и мышечная гипертрофия шейки матки. Все эти процессы происходят постепенно и переходят из этой стадии в другую, и чем длительнее протекает воспаление, тем все глубже происходит поражение.
Причина возникновения гипертрофии шейки матки может заключаться и в частом ее повреждении во время родом или частых абортах. На месте этих микротравм происходит образование рубца, который и приводит к потере тканью эластичности и увеличивает ее в размере. Все эти факторы способствуют тому, что нарушается трофика, микроциркуляция и многие обменные процессы, все это создает отличную среду для присоединения какой либо инфекции.
Почему удлиняется шейка матки?
Содержание статьи
Первичное удлинение
Первичное гипертрофическое удлинение шейки — распространенное последствие воспаления шеечных тканей, которое вызвано инфекционными заболеваниями (хроническим цервицитом, кольпитом и др.), эрозией, послеоперационными и послеродовыми травмами.
Из-за воспаления железистые ходы закупориваются, их внутреннее содержимое преобразуется, возникают кисты (ретенционные пузыри). Постепенно кисты разрастаются, разрушая окружающие ткани. В итоге возникают образования, называемые наботовыми яичками, их размер может чуть превышать размер горошины.
Удлинение шейки вызывает дискомфорт и затрудняет половую жизнь. Иногда она настолько удлиняется, что выступает из половой щели. Перерастянутые ткани легко ранимы, поэтому возникают кровотечения. При неравномерном удлинении шейка искривляется.
Вторичное удлинение
Вторичная гипертрофия возникает при нарушении положения матки (опущении, смещении), крупных миомах и фибромиомах, расположенных близко к шейке, хроническом эндометрите и эндометриозе (заболеваниях, связанных с разрастанием маточных тканей).
В этом случае шейка увеличивается вслед за маткой (компенсаторно), но при излечении основного заболевания приходит в норму. Если с лечением затянуть, в толще цервикального канала образуются кисты, и патология примет обособленный характер.
Диагностика
Основные жалобы, которые и приводят наших женщин к гинекологу, следующие: непостоянные, тянущие боли внизу живота, которые иррадиируют в крестец и поясницу; выделения с неприятным запахом; болезненность при половом акте и во время месячных. Когда врач начинает смотреть на гинекологическом кресле такую женщину, то она может пожаловаться на болезненность при осмотре в зеркалах.
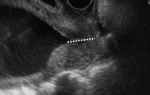
Для того, чтобы поставить диагноз, необходимо комплексное обследование, которое в себя включает не только осмотр и взятие мазков, но также расширенную кольпоскопию, УЗИ органов малого таза с цервикометрией, диагностическое выскабливание цервикального канала, прицельную биопсию. Вы поинтересуетесь, а для чего столько необходимо обследований? А именно для того, чтобы провести дифференциальную диагностику с такими заболеваниями, как: рак шейки матки и шеечная беременность. Ведь при этих патологиях врачебная тактика совсем иная.
Опущение шейки делится на три стадии:
- Наружный зев расположен на несколько сантиметров выше половых губ.
- Зев расположен на уровне половых губ.
- Зев выходит за пределы интимных губ.
Для выбора тактики терапии очень важно определить степень опущения. Если при первой стадии можно устранить дефект при помощи специальных упражнений, то в третьей стадии требуется непременное хирургическое вмешательство.
При продолжительном протекании болезни, которая перешла в хроническую форму, женщины жалуются на такие симптомы: неприятные ощущения в паху, чувство выпадения шейки наружу, болезненность при половом контакте, бесплодие, тупые боли внизу живота.
Лечение
Следующий вопрос, после того, как диагноз поставлен — гипертрофия шейки матки: лечение.
Какое именно выберет ваш врач, зависит именно от того, какое было фоновое заболевания, от которого развилась гипертрофия.Если выставляет доктор легкую степень, то рекомендует регулярный контроль, а если на фоне воспаления, тогда требуется медикаментозное лечение, которое в себя включает прием антибиотиков, противовоспалительные препараты, гормонотерапию. Современная медицина для лечения гипертрофии шейки матки использует малоинвазивные методы, которые за последнее время себя очень хорошо показали. К этим методам относят: криодеструкция, диатермокоагуляция и электроэксцизия. Если гипертрофия была обнаружена на поздней стадии, тогда консервативные методы и малоинвазивные не эффективны, и приходится обращаться к хирургическим – частичная резекция, ампутация или полное удаление гипертрофии шейки матки. Иногда, когда гипертрофия сочетается с выпадением матки и женщина не планирует в дальнейшем иметь детей, применяют гистерэктомию.
Если не проводить адекватное лечение, то могут возникнуть серьезные осложнения, например: кровотечение, лейкоплакия шейки матки, бесплодие. А уже все эти состояния намного трудней поддаются лечению и полного выздоровления не происходит. Все эти осложнения гипертрофии шейки опасны еще вот чем: это предраковые состояния, и в любой момент под действием какого либо негативного фактора может перерасти в рак шейки матки.
Профилактика
Профилактика очень проста – посещение врача – гинеколога регулярно, для того, чтобы вовремя выявить патологию и провести необходимое лечение. Женщина должна поддерживать свое здоровье, укреплять иммунитет, вести здоровый образ жизни, укреплять мышцы таза с помощью упражнений Кегеля. После родов не забывать о том, что на месте микротравм может возникнуть воспаление, и для предотвращения развития гипертрофии необходимо своевременное лечение.
Цервицит – что это такое?
Гипертрофические изменения, спровоцированные инфекцией и воспалением, лечатся с помощью приема антибиотиков и противовоспалительных препаратов.
Инфекции, которые способны вызвать воспаление цервикального канала (цервицит):
- амебы;
- актиномицеты;
- герпес;
- ВПЧ;
- уреаплазмы;
- трихомонады;
- туберкулезные бактерии.
Эти инфекции передаются половым путем при отсутствии барьерной контрацепции. Цервицит – это одно из проявлений заболевания, которое может иметь и другие симптомы, эрозивное поражение тканей – кольпит.
Различают острый цервицит, при котором заражение произошло недавно, инфекционные агенты начинают внедряться в слизистую оболочку матки и активно развиваться. В зависимости от вида инфекции поражаться могут эндоцервикальные железы и эпителиальные клетки. Процесс сопровождается повышением температуры тела, болью внизу живота, ощущением жара в области половых органов. Боль может отдавать в поясницу, в том случае, если затронуты мочеточники или имеются проблемы с опорожнением мочевого пузыря.
Важно! Для лечения острой стадии заболевания не используются: прижигание, конизация, криотерапия. Инфекция по кровяному руслу может распространяться по всему организму.
Клиническая картина цервицита:
- гнойные или слизистые выделения;
- покрасневшие влагалищные стенки с мелкими кровоподтеками, что может определить только гинеколог при осмотре;
- эрозии.
Цервикальное воспаление влияет на процесс беременности. Осложнения после болезни:
- преждевременные роды;
- поздний выкидыш;
- заражение ребенка при прохождении через родовые пути;
- рак матки и придатков;
- воспаление бартолиниевых желез.
Лечение у беременных проводится только после предварительной диагностики и определения типа инфекции, с учетом срока и токсичности препаратов. Лечению подвергаются оба половых партнера, так как инфекционные агенты в большинстве случаев обнаруживаются и у женщины, и у мужчины.
Очаговая и диффузная формы заболевания
При диффузном поражении цервикса большая площадь тканей подвергается воспалительному процессу. При очаговом – поражаются отдельные участки слизистой. Установить, какая форма заболевания присуща конкретной пациентке можно только кольпоскопическим методом.
Хронический цервицит ШМ
Хронический цервицит гораздо опаснее из-за своих осложнений и последствий. Недолеченная инфекция может не причинять особых проблем женщине, при этом она медленно воздействует на ткани. Хронически протекающий процесс может спровоцировать структурные изменения на клеточном уровне, что равносильно предраковому состоянию и требует длительного лечения. Хронизация воспаления – основная причина гипертрофических изменений в шейке матки и разрастания тканей.
Хронический цервицит, вызванный вирусом папилломы человека онкогенного типа, практически всегда заканчивается раковым перерождением клеток, поэтому требует проведения срочного лечения, с использованием иммуностимуляторов. А также большое значение имеет коррекция питания и прием витаминных добавок.
Лечение запущенных форм болезни не всегда приносит эффект, поэтому в особо тяжелых ситуациях используются хирургические методы восстановления тканей.
Эрозия на фоне цервицита
При поражении и истончении тканей шейки матки может образовываться истинная эрозия, ее отличительной особенностью являются язвочки ярко-красного цвета, при этом пораженный участок может кровоточить. Гипертрофия и папулы с жидкостью также истончают слой эпителия, он может слущиваться и образовывать мелкие раны, которые под действием кислой среды влагалища будут долго заживать. Если в половых путях имеется инфекция, то процесс затянется и потребуется применение антибактериальных препаратов.
Гипертрофия матки при беременности
Для вынашивания ребенка и родов требуется крупная, сильная матка с толстым мышечным слоем. Но женскому организму нет нужды «носить» её постоянно. Ведь большая и крепкая матка требует много ресурсов: кислорода, питательных веществ. Поэтому женщина обзаводится ею уже после наступления беременности. А после родов матка снова уменьшается, возвращаясь к своему прежнему состоянию.
Гипертрофия в ранние сроки
Гипертрофия матки начинается буквально с первых дней беременности. После овуляции образуется желтое тело в яичнике. Оно располагается там, где раньше существовал фолликул с ооцитом. Задача желтого тела – секреция гормонов, необходимых для поддержки беременности и подготовки организма к вынашиванию ребенка.
Желтое тело образуется в яичнике независимо от того, наступила ли беременность. Но для поддержания его функции требуется ХГЧ, который вырабатывается плодным яйцом. А он начинает синтезироваться, только если зачатие произошло. В случае отсутствия ХГЧ желтое тело быстро регрессирует.
Мы рассматриваем ситуацию, когда зачатие состоялось. Это означает, что выработка ХГЧ налажена. Этот гормон стимулирует желтое тело. Оно продуцирует эстрогены и прогестерон. Матка меняет свою форму, размеры и функции. Релаксин и прогестерон снижают её сократительную способность, чтобы избежать изгнания плодного яйца. При этом происходит расширение сосудов матки. Она получает большое количество питательных веществ, пластического материала, и стремительно увеличивается в размерах. Меняется и её конфигурация.
Профилактика гипертрофии шейки
- Своевременное лечение цервицита, кольпита, эрозии шейки матки.
- Коррекция гормональных нарушений.
- Адекватная подготовка к родам. Проведение УЗИ матки, выявляющего размеры и положение плода. Это позволит при явной угрозе тяжёлых родов назначить оперативное родоразрешение, чтобы избежать разрывов половых путей.
- Своевременное прерывание беременности на ранних сроках щадящими методами, не сопровождающимися расширением цервикального канала шейки.
Скорейшее обращение к гинекологу при подозрении на гипертрофию шейки матки избавляет женщину от операции и позволяет сохранить репродуктивную функцию.
Механизмы увеличения матки:
- гипертрофия (утолщение) мышечных волокон;
- гиперплазия мышечного слоя (образование новых миоцитов из стволовых клеток);
- повышение растяжимости и эластичности тела матки.
Гипертрофия подразумевает лишь утолщение мышечного слоя. Но нарастает также объем соединительной ткани. Появляются новые эластичные волокна. Матка становится более растяжимой, и в то же время прочной.
Увеличение матки происходит также за счет возрастание объема её полости. Маточная полость – понятие исключительно теоретическое. На самом деле её не существует, потому что стенки органа плотно соприкасаются. То есть, фактически никакой полости внутри нет, и её объем изначально нулевой. Но она появляется, как только начинает расти плод. Он растягивает маточные стенки и занимает пространство внутри. Так как плод увеличивается, пространства он занимает всё больше. Соответственно, матка начинает занимать всё больше места в брюшной полости не только за счет гипертрофии мышечного слоя, но и по причине возрастания объема полости.
Середина беременности
Изначально матка имеет грушевидную форму. Такой она бывает только у небеременных женщин. Но при наступлении беременности конфигурация меняется. К 12 неделе она становится сферической. Перешеек резко гипертрофирован. Он увеличивается в 3 раза в длину и становится намного толще. Мышечный слой растет под влиянием эстрогенов. Он отвечает за гиперпластические процессы. В то время как гипертрофию миометрия в большей степени провоцирует прогестерон.
Чем выше уровень прогестерона, тем толще и крепче становится матка. Его концентрация постоянно увеличивается. Исключение составляет лишь непродолжительный период около 7 недели гестации, когда происходит лютео-плацентарная смена. В этот период функция желтого тела угасает. Оно передает свои «полномочия» недавно образовавшейся плаценте. С этого момента прогестерона образуется всё больше. Соответственно, матка становится всё толще. Своего максимума толщина мышечных волокон достигает во 2 триместре.
Матка растёт и в длину. Постепенно она приобретает аксиальное и вертикальное положение. Она выпячивается вперед. Цервикальный канал постепенно становится частью маточной полости.
Окончание беременности
К концу первой половины беременности толщина маточной стенки достигает 3-4 см. Она максимальная, и больше не будет увеличиваться. Более того: ближе к концу беременности стенки становятся намного тоньше. При этом увеличивается длина, поперечный размер и маточная полость. Все эти показатели максимальные непосредственно перед родами.
На момент родов матка имеет полость около 4 литров. Её масса без плодного яйца составляет 1-1,5 кг. Каждое мышечное волокно в 10 раз длиннее и в 5 раз толще, чем было до зачатия ребенка. Одновременно удлиняются и утолщаются маточные связки.
Таким образом, гиперплазия и гипертрофия матки происходит только в первой половине гестации. В первые 2 месяца утолщение мышечного слоя стимулируют эстрогены. В основном увеличивается количество клеток, а не их толщина. В дальнейшем и до середины беременности резко возрастает уровень прогестерона. Именно он вызывает гипертрофию мышечных волокон.
Возможные осложнения
Откладывание лечения и консультации специалиста грозит многими осложнениями. В результате увеличения шейки матки осложняется процесс оплодотворения яйцеклетки, развивается бесплодие. На последних стадиях заболевания может возникнуть риск развития злокачественных новообразований.
Если на первых стадиях проблема не проявляется симптоматически и не причиняет неудобств, то при дальнейшем ее развитие могут возникнуть неприятные ощущения, боли, кровотечения, дискомфорт во время сидения и ходьбы.
Если увеличение матки происходит на фоне другого гинекологического заболевания, то без отсутствия лечения оно будет прогрессировать и может стать причиной развития таких патологических процессов:
- Частых и обильных кровотечений, если увеличение происходит на фоне миомы матки
- Лейкоплакии
- Обострения воспалительных процессов в мышечных тканях, в процессе которого могут развиться рубцовые дефекты
- Образованные кисты могут самостоятельно разрываться, что становится причиной развития разных дистрофических процессов
Все эти процессы приводят к серьезным гормональным нарушениям и требуют комплексного подхода в лечении. Лучше диагностировать увеличение матки на первой стадии, чтобы избежать возможные осложнения.
Патологическая гипертрофия матки
Под гипертрофией подразумевается утолщение мышечных волокон. Оно происходит не только у беременных. Правда, увеличивается обычно не весь миометрий равномерно, а только его часть. В результате образуется гладкомышечный пролиферат. В гинекологии эту патологию называют миомой.
Миома матки – это клинический диагноз. В то время как гиперплазия и гипертрофия матки расцениваются как механизмы формирования пролиферата. Причиной считается восстановление поврежденного миометрия. Оно может быть обусловлено:
- внутриматочным вмешательством;
- перенесенными половыми инфекциями.
Определенную роль играет и наследственная предрасположенность. Темпы гиперплазии и гипертрофии мышечного слоя матки зависят от уровня гормонов. Поэтому во время беременности миоматозный узел обычно увеличивается. После наступления менопаузы миома всегда регрессирует.
Миома не обязательно появляется у женщин с высоким уровнем эстрогенов и прогестерона. Концентрация этих гормонов в крови может быть обычной. Но при этом в локальном кровотоке, в зоне роста миоматозных узлов всегда обнаруживается повышенное содержание эстрогенов. Кроме того, рецепторный аппарат этих участков миометрия более чувствительный к гормонам, поэтому они сильнее действуют на миому даже в обычной концентрации.
Симптомы увеличенной матки
Увеличенная матка может вызывать различные симптомы, например слабость, спазмы, запоры, боль во время секса и отклонения в менструальных кровотечениях
Помимо основного признака, то есть больших размеров, увеличенная матка может вызывать и другие симптомы. В их число входит следующее:
- отклонения в менструальных циклах, например, слишком сильные кровотечения и спазмы;
- анемия в связи с чрезмерными менструальными кровотечениями;
- общая усталость и бледность;
- увеличение живота в области талии, связанное с увеличением матки;
- чувство давления на матку и близлежащие органы;
- запоры;
- отёки ноги;
- спазмы ног;
- дискомфорт и боли в спине;
- повышение частоты и срочности мочеиспускания;
- водянистые выделения;
- кровотечения после менопаузы;
- боль во время сексуальной активности (диспареуния).
Симптомы увеличенной матки во многом зависят от того, каким основным состоянием вызвана проблема.
Чем опасна миома?
Несмотря на то, что миома матки считается патологическим состоянием, в подавляющем большинстве случаев она не опасна. Более того: как правило, участок гипертрофированной ткани миометрия даже не обнаруживается в течение жизни. Если у женщины нет симптомов, то она не обращается к врачу и не обследуется.
По данным аутопсий (вскрытий) миомы выявляют у 80% всех женщин. То есть, у всех есть гипертрофированные участки миометрия. Но не всегда появляются симптомы. Они возникают только у каждой третьей пациентки. Клинически значимые формы чаще всего развиваются после 35 лет.
Факторы, снижающие риск патологической гипертрофии матки:
- частые роды;
- оральная контрацепция;
- отсутствие абортов или диагностических выскабливаний маточной полости в анамнезе;
- отсутствие половых инфекций, в том числе перенесенных в прошлом.
Иногда даже небольшая миома вызывает массу проблем. Она может сдавить расположенные рядом сосуды и нарушит кровоток. В результате плохо кровоснабжается эндометрий, а отдельные его участки отмирают. У многих женщин появляются кровотечения, развивается бесплодие, возникают хронические тазовые боли.
Диагностика
УЗИ – основной способ диагностики. При помощи ультразвука может быть выявлен гипертрофированный участок миометрия (миоматозный узел). Используется трансвагинальный датчик. Оценивается структура узла, его размеры. Эти показатели оцениваются в динамике, что важно для своевременной коррекции терапевтической тактики.
Гидросонография – особая разновидность УЗИ, предполагающая введение в матку жидкости. Дополнительно можно установить тип субмукозной миомы, расположение относительно внутреннего зева и углов матки. Чувствительность исследования в первичной диагностике пролифератов миометрия достигает 100%. Одновременно выявляются и патологические процессы эндометрия.
Допплерография – метод оценки кровотока. Используется для планирования и оценки результатов эмболизации маточной артерии. Это один из способов лечения. Он перекрывает кровоток к патологическому очагу, в результате чего тот уменьшается в размерах
Гистероскопия – внутриматочная эндоскопическая диагностическая процедура. В полость матки вводится тонкая трубка с камерой. Сразу же может быть выполнено удаление узла, если в нём есть необходимость.
МРТ – применяется для диагностики гигантских узлов, которые не может охватить полностью ультразвуковой датчик.
Как лечить увеличенную матку?
В большинстве случаев увеличенная матка не требует лечения, хотя некоторые женщины могут нуждаться в приёме лекарственных средств для ослабления болей. Противозачаточные таблетки и внутриматочные спирали, содержащие прогестерон, могут снизить симптомы сильных менструальных кровотечений.
В особенно тяжёлых случаях женщине может потребоваться гистерэктомия.
При раке матки врач может порекомендовать удаление матки, фаллопиевых труб и яичников. После операции женщине могут предложить пройти курс химиотерапии или радиационной (лучевой) терапии.