На сегодняшний день фармацевты могут предложить нам большой выбор антибиотиков. И они очень широко и успешно используют в гинекологии.
Антибиотики – это вещества растительного, микробного или животного происхождения, действия направлено на уничтожение болезнетворных микроорганизмов. Они делятся на классы, поколения, химическому составу, спектру их активности и т. д. Антибиотики влияют только на бактерии, их не назначают при грибковой и вирусной инфекции. Для лечения воспалений по женски обычно назначают таблетки или свечи, другие формы используют крайне редко.
При каких заболеваниях применяются?
Антибиотики в гинекологии назначают лишь при наличии показаний. Главная причина заключается в том, что по отношению к грибкам и вирусам медикаменты такого типа не отличаются эффективностью.
Антибиотики, применяемые в гинекологии, могут выписать при:
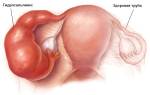
- воспалении яичников;
- труб матки;
- воспалении половых губ;
- маточного тела;
- цервикального канала;
- влагалищном воспалении.
Медикаменты такого класса отличаются эффективностью по отношению к следующим болезнетворным организмам:
Нужно обратить внимание, что даже одно из самых древних венерических заболеваний – сифилис, нужно лечить посредством антибактериальных средств. Возбудителем инфекции является бактерия бледная трепонема. Терапия сифилиса продолжительная, однако, при своевременном ее осуществлении благополучно оканчивается для пациента.
При воспалительном процессе репродуктивных органов антибиотик в гинекологии назначается индивидуально. Непосредственно перед проведением курса делается анализ на чувствительность штаммов к препарату (бактериальный посев микрофлоры для определения чувствительности), что помогает выбрать наиболее эффективное средство и оптимизировать лечение.
Для проведения антибактериальной терапии существуют следующие показания:
- повышение температуры;
- сильный синдром боли;
- появление влагалищных выделений;
- симптомы интоксикации.
Все гинекологические заболевания требуют разных методов лечения, может проводиться как монотерапия, так и комбинированная.
Показания к применению
Инструкция предписывает, при каких заболеваниях пить Амоксициллин. Полусинтетические антибиотики необходимо употреблять только по назначению врача с учетом дозы, продолжительности курса. Лекарственно средство действует бактерицидно при наличии:
- кишечных инфекций;
- ангины;
- гонореи;
- пневмонии;
- пиелонефрита;
- уретрита;
- бронхита;
- цистита;
- инфекционных заболеваний кожи, мягких тканей;
- лептоспироза;
- фарингита;
- сальмонеллеза;
- острого среднего отита;
- гинекологических бактериальных инфекций;
- клещевого боррелиоза.
Лечение Амоксициллином в сочетании с Метронидазолом назначают пациентам при обострении хронического гастрита, язвы двенадцатиперстной кишки, спровоцированной бактериями Хеликобактер пилори. Применение средства доказало свою эффективность в случае:
- инфекций системы пищеварения;
- хронического синусита;
- сепсиса;
- листериоза;
- менингита;
- тонзиллита;
- бактериальных патологий полости рта;
- заглоточного абсцесса;
- инфекций мочеполовой системы;
- укусов животных;
- холецистита;
- бактериальных болезней желудка;
- инфекций костных, соединительных тканей;
- эндокардита.
Какие препараты назначаются?
Существует два основных вида антибиотиков. В гинекологии могут применяться лекарства, действие которых носит либо бактериостатический характер, либо бактерицидный.
Вторые влияют на патогенную микрофлору, убивая бактерии. Их массовая гибель вызывает интоксикацию или усиление ее симптомов, однако по мере выведения из организма вредных возбудителей, состояние пациента улучшается.
Препараты бактериостатического типа по-другому действуют на микроорганизмы, они блокируют механизмы их размножения и роста. Это и вызывает гибель болезнетворной микрофлоры. Говоря другими словами, медикаменты создают неблагоприятную среду для размножения и роста патогенных бактерий, благодаря чему могут справиться с симптомами болезни и ускорить выздоровление пациента.
В связи с этим важно понимать, как работают антибиотики в гинекологии при воспалении. Этот фактор всегда учитывается при их назначении.
Достоинства и недостатки лечения
У антибактериальных препаратов есть свои недостатки и преимущества, их применение позволяет:
- купировать процесс воспаления на стадии его развития, пока не возникли осложнения;
- без проблем зачать здорового ребенка, выносить его и родить;
- избежать проблем в дальнейшем с репродуктивной системой.
Очень важно проводить лечение с применением антибиотиков широкого спектра в гинекологии оперативно. Благодаря этому можно избежать перехода процесса воспаления в хроническую стадию и различные осложнения.
Затяжное заболевание обычно находится в латентном состоянии, однако при неблагоприятных факторах способно перейти в острую форму. Происходит это потому, что бактерии постоянно присутствуют в организме, лечение не помогает от них избавиться, а только снижает активность болезнетворных микроорганизмов.
Недостатки антибиотиков в гинекологии при воспалении:
- появляются кандидозы;
- после антибиотиков могут возникнуть проблемы пищеварения;
- активность системы иммунитета ослабевает.
При лечении инфекционной или воспалительной патологии антибактериальными препаратами в организме массово погибают полезные бактерии, что происходит в силу воздействия медикамента в целом на организм. Он убивает и вредные, и полезные микроорганизмы, что может вызвать определенные последствия.
Для восстановления естественной микрофлоры понадобится время. Чтобы сделать это, назначают сразу несколько лекарств, которые могут исправить ситуацию.
Давайте посмотрим, какие виды антибиотиков в гинекологии от воспалительного процесса помогают?
ИНФЕКЦИОННЫЕ ОСЛОЖНЕНИЯ АБОРТОВ
Эти патологические состояния могут развиваться как при самопроизвольных выкидышах, так и при искусственных абортах на различных сроках беременности и, как правило, возникают на фоне остатков тканей плода или его оболочек, а также вследствие операционной травмы.
Инфицирование чаще происходит восходящим путем. Реже происходит первичное инфицирование плодных оболочек (амнионит, хорионит) с последующим прерыванием беременности.
Этиологический спектр возбудителей инфекционных послеабортных осложнений сходен с таковым при ВЗОМТ. В отдельных случаях (особенно при криминальных абортах) возбудителем может быть C.perfringens.
Виды назначаемых антибиотиков
Для лечения инфекции используются лекарства разных форм выпуска. Врач может назначить женщине: таблетки, суппозитории, растворы для подкожных или внутримышечных инъекций, то есть уколы.
В форме таблеток препараты принимаются внутрь, и это связано с некоторыми рисками. Проникнув в желудок, они губительно действуют на полезные микроорганизмы и вызывают появление дисбактериоза и прочих пищеварительных расстройств.
Уколы являются наиболее эффективными, применяются в основном в стационарных условиях. Различные инъекции усиливают действие антибактериальных препаратов. Помогают уменьшить их отрицательное влияние на желудочно-кишечные органы.
Назначение антибиотиков в свечах в гинекологии воспринимается в качестве вспомогательного лечения. На самом деле эти препараты отличаются заметной эффективностью, местно действуют на проблемы, сводят к минимуму риски, обусловленные проведением такого лечения.
Нужно отметить, что в гинекологии для женщин используются вагинальные суппозитории. Для лечения мужчин применяются ректальные свечи.
Когда назначаются уколы
При лечении острой формы воспаления придатков или обострения хронической его формы врач предлагает госпитализацию или терапию в формате дневного стационара. Лечение обязательно проводится комплексно, поскольку возбудитель воспаления может быть не один, и прием одного лекарственного средства не приведет к полному выздоровлению.
При лечении средних и тяжелых случаев воспаления придатков доктор рекомендует срочную госпитализацию, тогда как ранние стадии заболевания полностью излечиваются дома при соблюдении предписаний врача. Уколы чаще назначают в стационаре, поскольку тогда медицинскому персоналу проще контролировать режим введения инъекций и дозировку лекарств. При домашнем лечении рекомендуют таблетки.
Уколы применяют на первом этапе терапии воспаления для скорейшего снятия острого состояния. Лекарство, введенное в мышечную ткань или вену, действует почти сразу. После купирования обострения уколы отменяют, заменив их соответствующими таблетками до окончания курса лечения.
После полного выздоровления рекомендуется пройти комплекс физиотерапевтических процедур, цель которых — восстановление организма после болезни. Состав оздоровительных мероприятий определяет лечащий врач. В комплекс процедур входят уколы алоэ, которые положительно влияют на ослабленный организм. Уколы алоэ в гинекологии назначают при спаечном процессе, кисте яичников, после медикаментозного и оперативного лечения, как противовоспалительное средство. Алоэ ставят подкожно или внутримышечно курсом в 20–40 уколов по усмотрению врача.
Классификация антибиотиков и их особенности
В гинекологии антибиотики от воспалительного процесса и инфекций применяются самые разнообразные. Используемые препараты обладают обширным спектром влияния, такие средства являются универсальными, производятся в форме уколов или таблеток. Есть также новое поколение антибиотиков, они не такие токсичные и в то же время эффективные.
Есть универсальные антибиотики в гинекологии. Список таких препаратов приведен ниже:
- «Ампициллин» — знакомое многим людям лекарство, полусинтетического генеза, часто назначается врачами, но имеет ряд минусов.
- «Эритромицин» — препарат, который неплохо переносится организмом и входит в число макролидов, нарушает связи между молекулами и вызывает гибель болезнетворных микроорганизмов.
- «Тетрациклин» — недорогое средство, используется для лечения воспалительных и инфекционных заболеваний.
- «Метронидазол» — противомикробный и противопротозойный медикамент, который выпускается в нескольких формах (инъекционный раствор, вагинальный гель и таблетки).
- «Цефалоспорин» — производится в форме инъекционного раствора, обладает отличной переносимостью, однако назначается только при наличии показаний. Это очень популярный антибиотик широкого спектра действия в гинекологии.
Флуконазол
В процесс лечения воспалительного вагиноза часто включают Флуконазол. Это противогрибковый бактерицидный препарат, выпускаемый в форме капсул. Действие медикамента направлено на подавление ферментов грибов, Флуконазол увеличивает проницаемость клеточной мембраны, нарушает ее рост и деление. Подходит для лечения хронических форм вагинита влагалища. Лекарство вызывает побочные реакции, такие как головокружение, метеоризм, тошнота, диарея, судороги и т.д. Средство не применяется во время лактации, в период беременности используется только по предписанию врача.
Антибиотики в свечах в гинекологии
Отдельного рассмотрения требуют антибиотики в форме суппозиториев. Гинеколог во многих случаях прибегает к такому эффективному и удобному средству. Они создаются из одного активного компонента на специальной основе.
Достоинством их является удобная и мягкая форма, сохраняющаяся при определенном температурном режиме хранения. При попадании в место назначения препарат трансформируется в жироподобную форму, отлично всасываемую женским организмом.
Свечи имеют следующие разновидности:
- Вагинальные – для введения во влагалище. Наиболее востребованный препарат среди гинекологических воспалительных заболеваний.
- Ректальные – их вводят в прямую кишку.
- Палочки – вводятся в маточную шейку или мочеточник.
Очень легко объяснить популярность таких антибиотиков от воспалительного процесса в гинекологии. Они направлены непосредственно на очаг болезни, их вредность сводится к минимуму. После введения суппозиториев действующий компонент попадает в кровь через полчаса или час. Они почти не вызывают аллергии у пациенток.
Фармацевтический рынок предлагает свечи от следующих гинекологических заболеваний:
- воспаления придатков – они содержат гексикон, который разрешается к применению в целях профилактики;
- бактерицидные – нормализуют влагалищную микрофлору;
- инфекции – суппозитории с метронидазолом, лечат трихомонадную инфекцию;
- «Пимафуцин» — решает все проблемы, связанные с дрожжевым грибком.
Некоторые свечи содержат парацетамол и анальгин, поскольку они снижают температуру тела и снимают боль.
Что нужно делать после лечения антибиотиками в гинекологии? Как правило, в медицине этому периоду всегда уделяется особое внимание.
Восстанавливающее лечение
В гинекологии восстановление микрофлоры проводят после завершения лечебного курса с антибиотиками. Такие процедуры направлены на ликвидацию неприятных симптомов, влагалищного дисбактериоза и проблем с ЖКТ.
Восстанавливающее лечение проводится посредством различных средств, для восстановления влагалищной микрофлоры можно использовать такие свечи: «Гинофлор», «Вагилак», «Экофеми». В составе этих средств есть лактобактерии, способствующие восстановлению флоры и ликвидирующие болезненные симптомы.
Также можно пользоваться следующими препаратами:
- «Генекотекс» — производит противовоспалительное действие, является контрацептивным медикаментом.
- «Ацилакт» — усиливают местную иммунную активность.
- «Генферон» — отличаются заметным противовоспалительным действием, может быть частью комбинированного лечения при заболеваниях урологического и гинекологического типа.
Список препаратов для восстановления кишечной микрофлоры:
- «Смекта» — входит в число сорбентов, отлично впитывает токсины, остающиеся в организме пациентки после гибели болезнетворной микрофлоры.
- «Бифидумбактерин» — в нем содержатся полезные бактерии, помогающие разобраться с пищеварительными проблемами.
- «Хилак-форте» — препарат, создающий в желудке и кишечнике благоприятную среду для размножения и роста полезных микроорганизмов.
Чтобы восстановить микрофлору после лечения, понадобится также соблюдение диеты. Желательно придерживаться некоторых принципов в рационе:
- включить в меню кисломолочные продукты;
- есть свежие овощи и фрукты;
- пить минеральную воду и свежие соки.
Для справки: благодаря правильному питанию будет улучшена деятельность иммунной системы, организм быстрее восстановится после болезни и токсичного лечения.
А еще придется: пить витамины, гулять на свежем воздухе, заниматься спортом, избегать нервных потрясений и стрессов.
В гинекологии антибактериальное лечение требуется при множестве патологий. Однако не нужно забывать о том, что при такой терапии могут возникнуть некоторые последствия. Именно поэтому желательно не заниматься выбором антибиотиков самому, а доверить это лечащему врачу.
Было бы уместно разобраться в том, какие антибиотики при гинекологии используются во время беременности. Ведь воспалительные процессы в этот период постигают женщин довольно часто.
Молочница: вагинальная инфекция или норма?
Это – непатогенный процесс!!! У каждого здорового человека присутствуют грибы candida, которые при определенных условиях вызывают картину молочницы (обильные творожистые выделения, жжение, зуд). Они живут на слизистых, в ротовой полости, во влагалище.
- Присутствие в питании множества простых углеводов (конфеты, сахар, булочки, тортики). Они служат питательной средой для условнопатогеной микрофлоры. “Много еды – много микробов”.
- Спринцевание (якобы лечение народными средствами). Травы обладают антибактериальным свойством и, наравне с условно-патогенной, угнетают и нормальную микрофлору. Не говоря уже о том, что спринцевание вымывает нормальную микрофлору и нарушает микробиоценоз во влагалище.
- Использование интимных дезодорантов и антибактериальных интимных моющих средств, антибактериальных прокладок и т.д.
- Противозачаточные (убивающие сперму) средства.
- Синтетическое бельё, узкая сдавливающая одежда. Она нарушает приток кислорода, создает благоприятную среду для микробов – “влажно и тепло”.
- Беременность. В результате изменения гормонального фона.
Лечение молочницы
Для выздоровления необходимо восстановить баланс, а не убивать всю микрофлору свечами, спринцеваниями и таблетками.
Так как мы помним, что это только «подавит» проявление болезни, загонит его вглубь и приведет к более серьезным проблемам.
- Начинаем с питания. Исключаем максимально все виды сахара и простые углеводы, сладкие фрукты, так как грибок любит расти «на сахаре».
- Исключаем все, что подавляет микрофлору (перечислено выше).
- В питании должно быть много продуктов, содержащих ферменты: квас, квашенная капуста, домашний кефир, хорошие кисломолочные продукты.
Во влагалище здоровой женщины обитает большое количество микроорганизмов. Многие из них при определенных условиях могут приобретать патогенные свойства. Однако выявление патогенной флоры не всегда служит признаком заболевания.
- Часто встречающиеся микроорганизмы: Лактобактерии, Коринебактерии, Стафилококк эпидермидис и Энтерококк (при определенных условиях вызывают тяжелые состояния), Пептококк, Пептострептококк и др.
- Редко встречающиеся микроорганизмы: Стафилококк ауреус, Стрептококк спп, Клостридии, Кандида, Эшерихия колли, Клебсиела, Гарднерелла, и др.
- Патогенные микроорганизмы: Хламидии, Цитомегаловирус, Герпес, Трепонема (сифилис), Нисцерия гонореии (гонорея), ВИЧ, Вирус папилломы человека.
Если у вас в мазке микроорганизмы из первой группы (часто встречающихся) и нет жалоб – ничего не лечим.
Если в анализах присутствуют микроорганизмы из второй группы (редко встречающихся или условно патогенных: кандида, гарднереллы, уреаплазмы, микоплазмы) и нет жалоб (чрезмерных выделений, жжения, зуда) – ничего не лечим.
Про молочницу мы уже поговорили.
Бактериальный вагинит (гарднерелез, уреаплазмоз, микоплазмоз).
Проявления: обильные водянистые, желтовато–серые влагалищные выделения с неприятным запахом.
Для лечения необходимо усилить нормальную микрофлору, тогда она сама восстановит баланс. Для усиления нормальной микрофлоры можно использовать конституциональное гомеопатическое лечение. Местно: процедуры, восстанавливающие микрофлору (смотрите описание лечения молочницы).
У мужчин этих бактерий не находят.
Если в анализах находят микроорганизмы из третьей группы – обязательно необходимо лечение. Какое?
Гомеопатическое!!!
Почему?
Потому что оно не подавляет симптомы, загоняя болезнь внутрь, как это делает традиционное лечение антибактериальными препаратами.
Лечение правильнее начать ДО возникновения беременности.
Лечиться нужно у классического гомеопата. Это удивительно, но гомеопатия излечивает очень серьезные заболевания: как вирусные, так и бактериальные. Это – индивидуальное лечение. У разных женщин с проявлением одного и того же микроорганизма лечение будет разным.
Если в вашем анамнезе были патогенные микроорганизмы – ищите классического гомеопата.
Если вы хотите подробнее разобраться с вагинальными инфекциями и методами их лечения, подготовиться к беременности и навсегда забыть о таблетках и свечах – изучите материалы лекции”Выделения из влагалища” – Как правильно лечиться, чтобы не навредить здоровью?
Пусть ваше здоровье будет под вашим контролем. Ведь неправильное лечение или его отсутствие нарушают здоровье женщины.
Подберите себе способ лечения, который не будет травмировать вас, а поможет выздороветь.
Симптомы вагинальной инфекции зависят от вида возбудителя, который спровоцировал заболевание. Также на интенсивность проявления инфекционного процесса влияет состояние иммунной системы женщины и общее состояние ее организма.
Формы заболевания (острая или хроническая) будут отличаться между собой по выраженности клинической симптоматики. При кандидозном поражении слизистой оболочки стенки влагалища женщины отмечают такие симптомы:
- Основная жалоба – ощущение зуда и жжения во влагалище;
- Вагинит нередко сочетается с вульвитом (воспалением вульвы);
- Патологические выделения творожистой консистенции с неприятным кислым запахом;
- При гинекологическом осмотре стенок влагалища отмечается гиперемия, отечность, эрозирование пораженных участков кожи, белые налеты;
- Иногда при кандидозном вагините в патологический процесс вовлекается мочеиспускательный канал с развитием характерной симптоматики (боль, жжение при мочеиспускании, учащение позывов на мочеиспускание);
Гарднереллез проявляется в среднем через 7-10 дней с момента инфицирования. Сопровождается следующими жалобами:
- Наличие выделений из влагалища, имеющих серо-белый цвет и неприятный запах;
- Ощущения зуда и жжения;
- При осмотре влагалища выявляют гиперемию слизистой оболочки;
Генитальный герпес у женщин чаще всего проявляется на эпителии вульвы, влагалища, шейки матки. При первичном герпесе половых органов субъективные ощущения и симптомы выражены ярче, чем при рецидивах болезни:
- Появление герпетической сыпи – группы пузырьков на гиперемированом и отечном основании. Сопровождается ощущением зуда и жжения во влагалище;
- Болевой синдром может наблюдаться после вскрытия пузырьков и образования на слизистых оболочках эрозий;
- При остром процессе отмечается повышение температуры тела, боли в мышцах, слабость;
- Наличие скудного отделяемого из влагалища;
Урогенитальный трихомониаз проявляется спустя 10 дней после заражения патогенным микроорганизмом. Воспалительный процесс чаще всего локализуется во влагалище, шейке матки и в мочеиспускательном канале. Очень редко возбудитель проникает в полость матки и маточные трубы. Характерные симптомы:
- Зуд и жжение во влагалище;
- Обильные серозно-гнойные выделения;
- Во время гинекологического осмотра наблюдается отечность и гиперемия стенок влагалища, мелкие эрозии;
Гонорейный вагинит может протекать в острой и хронической форме. При остром процессе женщины жалуются на:
- Обильные гнойные выделения с неприятным запахом из влагалища;
- Ощущение боли и жжения;
- При осмотре – отечность и кровоточивость слизистой оболочки стенок влагалища;
Метки: антибиотик, вагинальный, инфекция Об авторе: Admin4ik
« Предыдущая запись
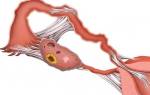
Воспаление маточных труб и яичников при беременности
Вынашивание ребенка – это противопоказание к применению тетрациклинов, так как такие средства с легкостью преодолевают барьер плаценты и скапливаются в тканях эмбриона или развитого плода. Из-за этого могут возникнуть проблемы при формировании детского скелета.
При беременности также противопоказан ряд макролидов, к примеру, клинические исследования доказали вред для организма женщины «Кларитромицина». От влияния макролидов пациентка получит меньший вред при лечении такими препаратами, как «Джозамицин», «Спирамицин», «Эритромицин».
Если воспаление придатков отличается тяжелым характером, и женщина беременна при этом, ей могут назначить «Азитромицин».
Любые фторхинолоны при вынашивании ребенка вообще не выписываются.
ПОСЛЕРОДОВЫЙ ЭНДОМЕТРИТ
Наиболее распространенная форма послеродовой инфекции. Частота возникновения после самопроизвольных родов — 2-5%, после кесарева сечения — 20-50%. При неэффективной терапии (примерно в 2% случаев) возможна генерализация процесса с развитием ряда серьезных осложнений: перитонит, тазовые абсцессы, тромбофлебит вен таза, сепсис.
Основные возбудители
Послеродовый эндометрит имеет полимикробную этиологию. В подавляющем большинстве случаев (80-90%) это ассоциации аэробных и анаэробных микроорганизмов: стрептококки группы B, Staphylococcus
spp.,
E.coli
,
Proteus
spp.,
Klebsiella
spp.,
Enterobacter
spp.,
Bacteroides
spp.,
Peptostreptococcus
spp.,
G.vaginalis, C.trachomatis
(вызывает поздние формы послеродового эндометрита, развивающиеся через 2 сут — 6 нед после родов).
Выбор антимикробных препаратов
Как и при ВЗОМТ эмпирическая антибиотикотерапия должна покрывать весь спектр возможных аэробных и анаэробных микроорганизмов. Используется парентеральное введение АМП.
- цефалоспорины II-IV поколения (цефуроксим, цефотаксим, цефтриаксон, цефоперазон или цефепим) в сочетании с метронидазолом или линкозамидами (линкомицин или клиндамицин);
- фторхинолоны (ципрофлоксацин или офлоксацин) в сочетании с метронидазолом или линкозамидами (линкомицин или клиндамицин);
- карбапенемы.
При поздних эндометритах необходимо дополнительное пероральное назначение доксициклина или макролидов (азитромицин однократно, эритромицин, кларитромицин или спирамицин).
Длительность терапии
. Лечение можно завершить через 24-48 ч после клинического улучшения. Дальнейший пероральный прием препаратов не требуется, кроме случаев позднего послеродового эндометрита.
Кормление грудью при проведении антибиотикотерапии в большинстве случаев не рекомендуется.
Лекарственное взаимодействие и отзывы
Еще интересней:
Юнидокс при прыщах
Яичник воспаление симптомы
При терапии фторзинолонами запрещено принимать средства, содержащие висмут, магний, алюминий и кальций. Действие их ослабляет лечебное влияние антибиотиков.
Одновременное использование с НПВМ повышает вероятность нарушений и судорог.
Тетрациклины нельзя назначать пациентам, принимающим барбитураты, что обусловлено повышением токсичности последних. Также они угнетают влияние пероральных контрацептивов.
Запрещено сочетание макролидов и аминогликозидов.
При пероральном употреблении тетрациклинов недопустимо лечение препаратами магния, железа, кальция и антацидами.
Гинекологи и пациентки говорят о высокой эффективности антибиотиков в данной сфере. В редких случаях в зависимости от организма могут появляться побочные эффекты.
Антибиотики в гинекологии – это мощное «оружие», позволяющее справиться с инфекционными и воспалительными заболеваниями репродуктивной системы.
Антибактериальные препараты назначаются врачом, применяются при лечении различных заболеваний, на протяжении длительного периода времени. Средний курс лечения составляет 7–10 дней.
Какие заболевания лечат
При гинекологических воспалениях, препараты антибактериального сектора действия назначают только при наличии показаний. Причина в том, что в отношении вирусов и грибков медикаменты этого класса эффективностью не отличаются.
Прописать антибиотики могут:
- При воспалении яичников.
- При воспалении маточных труб.
- При воспалении тела матки.
- При воспалении цервикального канала.
- При воспалении половых губ.
- При воспалении влагалища.
Медикаменты этого класса эффективны в отношении следующих болезнетворных организмов:
Внимание! Даже одно из древнейших заболеваний венерического характера — сифилис лечат с помощью антибактериальных препаратов. Возбудителем сифилиса считается бактерия бледная трепонема. Лечение сифилиса носит длительный характер, но при своевременном проведении заканчивается благополучно для больного.
При воспалении органов репродуктивной системы антибиотик подбирается в индивидуальном порядке. Перед проведением терапии проводят анализ на чувствительность штаммов к препарату (бактериальный посев микрофлоры на чувствительность). Это помогает подобрать эффективный медикамент и оптимизировать лечение.
Показания для проведения антибактериальной терапии:
- Повышение температуры тела.
- Появление выделений из половых путей.
- Сильный болевой синдром.
- Признаки интоксикации.
Гинекологические заболевания могут лечить различными методами, проводить:
- монотерапию;
- комбинированную терапию.
Монотерапия— это использование одного препарата, который считается основой лечения Действие медикамента помогает остановить течение воспалительного процесса и избавиться от признаков заболевания.
Комбинированная терапия отличается наибольшей эффективностью, в ее состав входят несколько препаратов, которые усиливают действие друг друга.
Какие препараты могут быть назначены
Антибиотики при гинекологических болезнях назначают разные, но их действие носит:
- Бактерицидный характер.
- Бактериостатический характер.
Медикаменты бактерицидного характера действуют на патогенную микрофлору, они убивают бактерии. Массовая их гибель приводит к появлению интоксикации или ее усилению, но по мере выведения бактерий из организма состояние больного улучшается.
Средства бактериостатического характера оказывает на микроорганизмы иное действие, они блокируют процесс их роста и размножения. Это и приводит к гибели патогенной микрофлоры. Проще говоря, препараты создают неблагоприятные условия для роста и размножения патогенной микрофлоры, что позволяет справиться с признаками заболевания и быстрее выздороветь.
Факторы возникновения болезни
Болезнь – это состояние дисгармонии, состоящее, как минимум, из трех факторов:
- Болезнетворное влияние.
- Восприимчивость человека.
- Индивидуальная реакция на болезнетворное влияние.
Елизабетт Хабборд
Отличительными признаками патологии являются:
- обильные выделения из вагины разных цветов и консистенции (творожистые, слизисто-гнойные, с примесями крови);
- зуд и раздражение слизистой оболочки влагалища;
- болезненные ощущения в нижней части живота;
- дискомфорт при опорожнении мочевого пузыря и во время половых сношений;
- общее недомогание (слабость, раздражительность, упадок сил, повышение температуры тела).
Минусы и плюсы терапии с антибиотиками
Антибактериальные средства имеют преимущества и недостатки, их использование помогает:
- купировать воспалительный процесс на этапе его развития, до появления осложнений;
- избежать дальнейших проблем с репродуктивной системой;
- нормально зачать, выносить и родить здорового ребенка.
Важно: При гинекологических заболеваниях терапию с использованием антибактериальных средств проводят оперативно. Это позволяет избежать осложнений и перехода воспалительного процесса в хроническую форму течения.
При хронической форме течения заболевание находиться в латентной форме, но при неблагоприятных обстоятельствах переходит в острую форму. Это происходит по причине того, что бактерии находятся в организме постоянно, терапия не помогает избавиться от них, она только снижает активность микроорганизмов.
Минусы лечения антибиотиками:
- После антибиотиков возникают проблемы с пищеварением.
- Появляются кандидозы.
- Ослабевает активность иммунной системы.
При лечении болезни воспалительного или инфекционного характера антибактериальными средствами в организме массово гибнут полезные бактерии. Это происходит по причине того, что медикамент воздействует на организм в целом. Он убивает как полезные, так и вредные микроорганизмы, что чревато определенными последствиями.
При этом для того, чтобы восстановить полезную микрофлору потребуется время. С этой целью назначают несколько препаратов, которые способны исправить ситуацию.
Какие антибиотики назначают
Для лечения инфекции гинекология использует препараты, различных форм выпуска. Доктор может выписать пациентке:
- таблетки;
- растворы для внутримышечно или подкожных инъекций (уколы);
- суппозитории.
Справка: Антибиотики широкого спектра действия, помогают справиться с бактериями различного вида, чаще всего их прописывают в форме таблеток.
Таблетки принимают вовнутрь, что связано с определенными рисками. Попав в желудок, они губят полезные микроорганизмы и быстро приводят к развитию дисбактериоза и других расстройств пищеварения.
Уколы отличаются наибольшей эффективности, их применяют преимущественно в условиях стационара. Инъекции различного характера увеличивают эффективность антибактериальных средств. Помогают снизить их негативное воздействие на органы ЖКТ.
Назначение суппозиториев воспринимается, как вспомогательная терапия. На деле же антибиотики в форме свечей отличаются неплохой эффективностью и оказывают местное действие на проблемы, минимизируя риски, связанные с проведением подобной терапии.
Медикаменты: их классификация и действие
Антибиотики в гинекологии от инфекций и воспалительного процесса используют различные.
Применяемые препараты могут иметь широкий спектр действия, такие средства считают универсальными, они выпускаются в форме таблеток или уколов. Есть и антибиотики нового поколения, они менее токсичны и весьма эффективны.
К универсальным средствам стоит отнести:
- Ампициллин – хорошо знакомый многим препарат, полусинтетического происхождения, назначается врачами часто, но имеет ряд недостатков.
- Эритромицин – лекарство, которое неплохо переноситься и относиться к классу макролидов, оно нарушает молекулярные связи, что и приводит к гибели патогенных микроорганизмов.
- Метронидазол – это противопротозойный и противомикробный медикамент, выпускаемый в нескольких формах (раствор для инъекций, гель вагинальный и таблетки).
- Тетрациклин – это недорогой антибиотик, применяемый для лечения заболеваний инфекционного и воспалительного характера.
- Цефалоспорин – выпускается в виде раствора для инъекций, отличается хорошей переносимостью, но назначается лишь при наличии показаний.
Медикаменты новейшего поколения, список:
- Цефамандол (порошок для приготовления раствора, предназначенного для инъекций) применяется в лечении заболеваний мочевой, мочеполовой системы и инфекционных болезней гинекологического характера.
- Рулид выпускается в форме таблеток и хорошо преодолевает барьер слизистой желудка. Применяется один раз в 12 часов, эффективен в отношении большого количества патогенных микроорганизмов.
- Цефтазидим – медикамент широкого сектора действия, относится к антибиотикам 3 поколения. Его бактерицидное действие обусловлено разрушением мембраны клетки. Применяется в лечении инфекционных и воспалительных заболеваний тяжелого течения.
- Амоксиклав относиться к недорогим, но весьма эффективным препаратам широкого сектора действия. Содержит в составе пенициллин и амоксициллин.
- Юнидокс Солютаб – относиться к группе трациклинов, за счет действия компонентов приводит к разрушению мембран патогенных клеток и снижению синтеза белка. Выпускается в форме таблеток.
Воспалённые органы репродуктивной системы можно лечить и другими препаратами, в форме свечей.
- С метронидазолом – их применяют для лечения инфекционных заболеваний, причиной возникновения которых стали трихомонады.
- С бактодином – отличаются бактерицидным действием, создают во влагалище неблагоприятную среду для роста и размножения патогенной микрофлоры.
- С гексиконом – оказывают противовоспалительное действие. Их применяют в качестве профилактического средства или компонента комплексной терапии. При использовании суппозиториев этого класса риск повторного инфицирования сводится к минимуму.
Важно: Врач может усилить антибактериальную терапию с помощью суппозиториев, действие, которых направлено на снижение других признаков заболевания: уменьшение выраженности болевого синдрома, снижение температуры тела.
Что пить при воспалении придатков: обзор антибиотиков
При болезнях яичников и придатков применение антибактериальных средств обязательно. При отсутствии надлежащего лечения заболевание может перейти в хроническую форму и привести к дальнейшим осложнениям. У женщин, страдавших аднекситом, повышается вероятность внематочной беременности и бесплодия.
На выбор антибиотиков влияет вид возбудителя, а также тяжесть состояния и возраст больной.
Как принимать метронидазол при воспалении придатков
Метронидазол при хроническом аднексите нередко применяется наряду с антибиотиками группы цефалоспоринов (Цефтриаксон, Цефиксим). При лечении пациенток старше 18 лет возможно его назначение вместе с Офлоксацином. Также его успешно применяют вместе с доксициклином и препаратами из группы макролидов.
Метронидазол выпускается в виде таблеток и свечей. Таблетки желто-зеленого цвета плоскоцилиндрической формы. При заболеваниях яичников их назначают по одной штуке 1-2 раза в день. В зависимости от возраста и тяжести состояния схема лечения может отличаться. Принимают препарат после еды, запивая достаточным количеством жидкости.
Терапия метронидазолом при воспалении придатков и яичников противопоказана в первом триместре беременности. Во втором и третьем триместре врач может назначить прием препарата, взвесив пользу и потенциальный риск для плода.
Трихопол при воспалении придатков
Трихопол относится к группе нитроимидазолов. Действующим веществом препарата является метронидазол. Поэтому Трихопол также противопоказан для применения беременными и кормящими женщинами. При необходимости приема препарата кормящей женщине грудное вскармливание потребуется прекратить.
Тержинан при аднексите
Тержинан представляет собой комбинированное лекарство от воспаления придатков. Относится к группе нитроимидазолов. Лекарственная форма – вагинальные свечи.
Препарат состоит из следующих действующих веществ:
- тернидазол – борется с трихомонадами;
- неомицин – оказывает комбинированное действие на микрофлору;
- нистатин – устраняет кандидозные грибки;
- преднизолон – снимает воспаление яичников.
Тержинан назначается для местного применения в составе комплексной терапии.
Цефтриаксон при воспалении яичников
Цефтриаксон относится к группе цефалоспоринов. Этот препарат выпускается в виде порошка для приготовления раствора, который вводится внутривенно или внутримышечно. Инъекции назначают при остром воспалении яичников. Также они рекомендуются при наличии осложнений. Цефтриаксон при воспалении придатков применяется при лечении в стационаре.
Нимесил при воспалении придатков
Нимесил – нестероидный противовоспалительный препарат, который назначают для снятия болевых ощущений. Используется в составе комплексной терапии. Выпускается в виде порошка для приготовления раствора. Врач может назначить прием препарата по 1 пакетику 2 раза в день.
Восстанавливающая терапия
Восстановление микрофлоры в гинекологии проводят после окончания курса лечения антибиотиками. Процедуры направлены на устранение неприятной симптоматики и ликвидации проблем с ЖКТ и дисбактериоза влагалища.
Восстанавливающую терапию проводят с помощью различных препаратов, для восстановления микрофлоры влагалища подойдут свечи:
В состав этих препаратов входят лактобактерии, которые помогают восстановить флору и справиться с признаками заболевания.
А также можно использовать:
- Генекотекс (оказывают противовоспалительное действие и выступают в качестве контрацептивного средства).
- Ацилакт (повышают активность местного иммунитета).
- Генферон (обладают хорошим противовоспалительным действием, может входить в состав комбинированной терапии при лечении заболеваний гинекологического и урологического характера)
Названия препаратов для восстановления микрофлоры в кишечнике, список:
- Смекта (относиться к сорбентам, хорошо впитывает токсины, которые остаются в организме после гибели патогенной микрофлоры);
- Хилак-форте (лекарственное средство, создающее в кишечнике и желудке благоприятную среду для роста и размножения полезных микроорганизмов);
- Бифидумбактерин (содержит полезные бактерии, которые помогают справиться с проблемами пищеварения).
Для восстановления микрофлоры после проведенной терапии потребуется также соблюдать диету. Рекомендуется придерживаться определенных правил питания:
- Включить в рацион кисломолочные продукты.
- Употребить свежие фрукты и овощи.
- Пить свежие соки и минеральную воду.
Справка: Правильное питание поможет улучшить работу иммунной системы и быстрее восстановиться после перенесенного заболевания и токсичной терапии.
- заниматься спортом или гулять на свежем воздухе;
- принимать витамины;
- избегать стрессов и нервных потрясений.
Антибактериальная терапия в гинекологии применяется для лечения большого количества заболеваний. Но не стоит забывать о том, что подобное лечение может привести к определенным последствиям. Поэтому рекомендуется не заниматься подбором медикаментов самостоятельно, а доверить это доктору.
м. Митино 3-й Митинский пер., 4, корп.1
м. Таганская Краснохолмская набережная, 1/1
ЛЕЧЕНИЕ АНТИБИОТИКАМИ В ГИНЕКОЛОГИИ
Антибиотики в гинекологии применяются для лечения различных воспалительных процессов, кольпитов, эрозий, тромбофлебитов, септических осложнений. Также их используют для профилактики послеоперационных осложнений. Антибактериальную терапию, как часть комплексного лечения, начинают в стадии обострения воспалительного процесса. На вирусы антибиотики не воздействуют, при лечении вирусных заболеваний не применяются.
Обычно антибиотики вводят внутримышечно либо путем приема внутрь. Также используют тампоны, пенициллин-экмолиновые таблетки (для лечения вульвовагинитов, эндоцервицитов), мази и ванночки (при воспалительных процессах на наружных половых органах).
Основы здоровья организма
Что такое болезнь?
Организм – это целостная взаимосвязанная система. Неправильно рассматривать человека, как совокупность отдельных органов и, следовательно, считать, что заболел какой-то отдельный орган. Нужно учитывать общее состояние всего организма, как целостной системы.
Во время учебы в мединституте меня поражало, почему нам объясняют, что заболевание возникает при контакте с больным человеком (с микробами, которые распространяются от него)? При этом сами врачи постоянно контактируют с больными (открытые формы туберкулеза, сифилис, грипп…) и не всегда (а крайне редко) заболевают.
Оказывается, микроорганизмы являются не причиной, а лишь сопутствующим явлением болезни, которая возникла в организме и привела к дисгармонии.
Традиционная медицина считает, что причина заболевания – это микроорганизм. Из этой логики следует, что надо убить микроба, и будешь здоров. В результате такого лечения возникают более серьезные проблемы.
Пример: к врачу обратилась женщина по поводу выделений из влагалища, взяли мазок, нашли в нем «микроба» и назначили курс антибиотиков. Через некоторое время у женщины нашли эрозию – хорошо «полечили» (курсом антибиотиков, разумеется).
Затем женщина обращается с жалобами на боль в яичниках – лечат воспаление яичников, и так далее. Такое лечение приводит к хроническим заболеваниям и, часто, к бесплодию. Потому, как БОЛЕЗНЬ антибиотиками не лечится.
Я думаю, многие из вас сталкивались с «рецидивами» болезни после курса антибиотиков. Например: женщине назначили таблетки или свечи от влагалищной инфекции; некоторое время мазок оказывается нормальным (микроб перешел в латентную, неактивную форму и засел глубже в организме, в мазке его не видно).
Назначают более сильные антибиотики, находят в мазках все более сложные инфекции.
Антибиотики, жаропонижающие, гормоны, антигистаминные препараты и многие другие не лечат болезнь, а только подавляют проявление симптомов заболевания. Болезнь остается в организме, меняя свои проявления, уходя внутрь, поражая более глубокие и важные органы.
Мы – вырослина материалистической философии. Есть микроб – есть болезнь, нет микроба – здоров. А оказывается, наш организм – сложнейшая система. В нашем теле, коже, слизистых живет множество микроорганизмов.
Повторяю: сначала появляется БОЛЕЗНЬ, в результате которой нормальная микрофлора ослабевает и начинает хозяйничать болезнетворный микроб. Но он – не причина болезни, а следствие.
ВЫВОД: Когда мы боремся с микробом медикаментозными средствами, мы убиваем и его и нормальную флору. А БОЛЕЗНЬ в организме как была, так и остается.
Антибиотики – хорошее средство, но только для применения в случаях, когда патогенный микроорганизм угрожает жизни, и его нужно срочно подавить. Например, сепсис и другие тяжелые заболевания.