Многим знаком симптом «боль в нижней части спины». Обычно его связывают с заболеваниями позвоночника, но часто причина оказывается иной. Например, у женщин к концу беременности позвоночник испытывает большую нагрузку, что может вызывать дискомфорт.
Боль в нижней спине также может быть связана с заболеваниями внутренних органов, дегенеративно-дистрофическими изменениями в костно-хрящевом аппарате и другими факторами. Малоактивный образ жизни, интенсивные условия труда, профессиональный спорт и ожирение могут спровоцировать эту боль.
Врачи называют боли внизу спины «люмбалгией». Это распространенное явление, которое может проявляться внезапно и исчезать так же быстро. Некоторые пациенты проходят короткий курс лечения и больше не испытывают дискомфорта, другим требуется лечение на месяцы или даже годы. Для установления точной причины болей необходимо пройти обследование у терапевта, а затем, по его направлению, у узких специалистов.
Причины
Боль внизу спины чаще всего указывает на заболевания опорно-двигательного аппарата. Неприятные ощущения часто беспокоят людей, проводящих много времени за компьютером или в автомобиле, а также тех, кто занимается тяжелым физическим трудом или чрезмерно нагружает себя в спортзале. В группу риска также входят беременные и недавно рожавшие женщины.
Заболевания, сопровождающиеся болями в нижней части спины
Боль в нижней части спины может свидетельствовать о таких заболеваниях, как остеохондроз или спондилоартроз. Эти первичные причины связаны с изменениями в позвоночнике.
К вторичным причинам боли в пояснице относятся:
- опухоли в позвонках или спинном мозге;
- травмы позвонков;
- инфекции межпозвонковых дисков и позвонков;
- обменные нарушения в костях (остеопороз, остеомаляция);
- воспалительные заболевания (ревматоидный артрит, спондилит);
- острые нарушения кровообращения (например, инсульты);
- заболевания, связанные с нарушением роста;
- желудочно-кишечные болезни (атипичное течение острого аппендицита, кишечная непроходимость);
- болезни почек (при мочекаменной болезни боль часто односторонняя, преимущественно справа);
- заболевания органов малого таза.
Чаще всего боли в спине возникают из-за проблем с позвоночником. Однако причина может быть связана и с нарушением функции внутренних органов, что приводит к иррадиирующей боли. У мужчин боль в нижней части спины может быть связана с хроническим простатитом или раком предстательной железы, хотя этот симптом не всегда присутствует.
Боли могут усиливаться после длительной ходьбы, что может указывать на стеноз позвоночного канала. Это состояние проявляется синдромом перемежающейся хромоты, а также судорогами и болями в мышцах при ходьбе. У пожилых людей может развиваться ревматическая полимиалгия, сначала проявляющаяся умеренными болями, а затем чувством скованности в конечностях.
Наиболее частой причиной болей ниже поясницы, в правом или левом боку, является остеохондроз. Инструментальные исследования выявляют дегенеративно-дистрофические изменения в позвоночнике, приводящие к уменьшению промежутков между дисками и дисбалансу в структуре позвоночника. Это вызывает ноющие боли, локализующиеся слева, справа или вдоль хребта.
Еще одной причиной болей в пояснице могут быть межпозвонковые грыжи. При их ущемлении или сдавливании нервных корешков возникает резкая боль, которую на начальных стадиях можно облегчить с помощью стероидных и нестероидных противовоспалительных препаратов.
Люмбалгия, проявляющаяся разнообразными симптомами, может указывать на неблагоприятный исход. Боли вдоль нервного корешка могут отдавать в ягодицы и ступни. Дискомфорт усиливается при наклонах, смехе, кашле и при поднятии прямой ноги, лежа на спине.
Как проявляются боли в пояснице
Симптоматика болей в спине разнообразна и зависит от конкретной патологии. При растяжении мышцы возникают спазмы, ограничивающие движения. Боль может иррадиировать в ягодицы и заднюю часть бедер, затрудняя наклоны и повороты корпуса. При повреждении корешков боли отдают в нижнюю часть тела, возможны нарушения чувствительности и онемение.
При остеохондрозе симптомы развиваются постепенно. Сначала боль ощущается с одной стороны и имеет невыраженный характер. По мере прогрессирования заболевания боли усиливаются, становятся сложнее поддающимися обезболиванию и охватывают большую площадь. После длительного пребывания в одной позе боль может быть ноющей или простреливающей.
При поражении почек боль локализуется не в нижней части спины, а на уровне 12-й пары ребер. Однако при почечной колике болевой синдром иррадиирует вниз по мочеточнику и отдает в паховую область. Боль в этом случае очень сильная и нестерпимая, анальгетики не помогают. Характерный признак — односторонняя локализация.
Диагностика
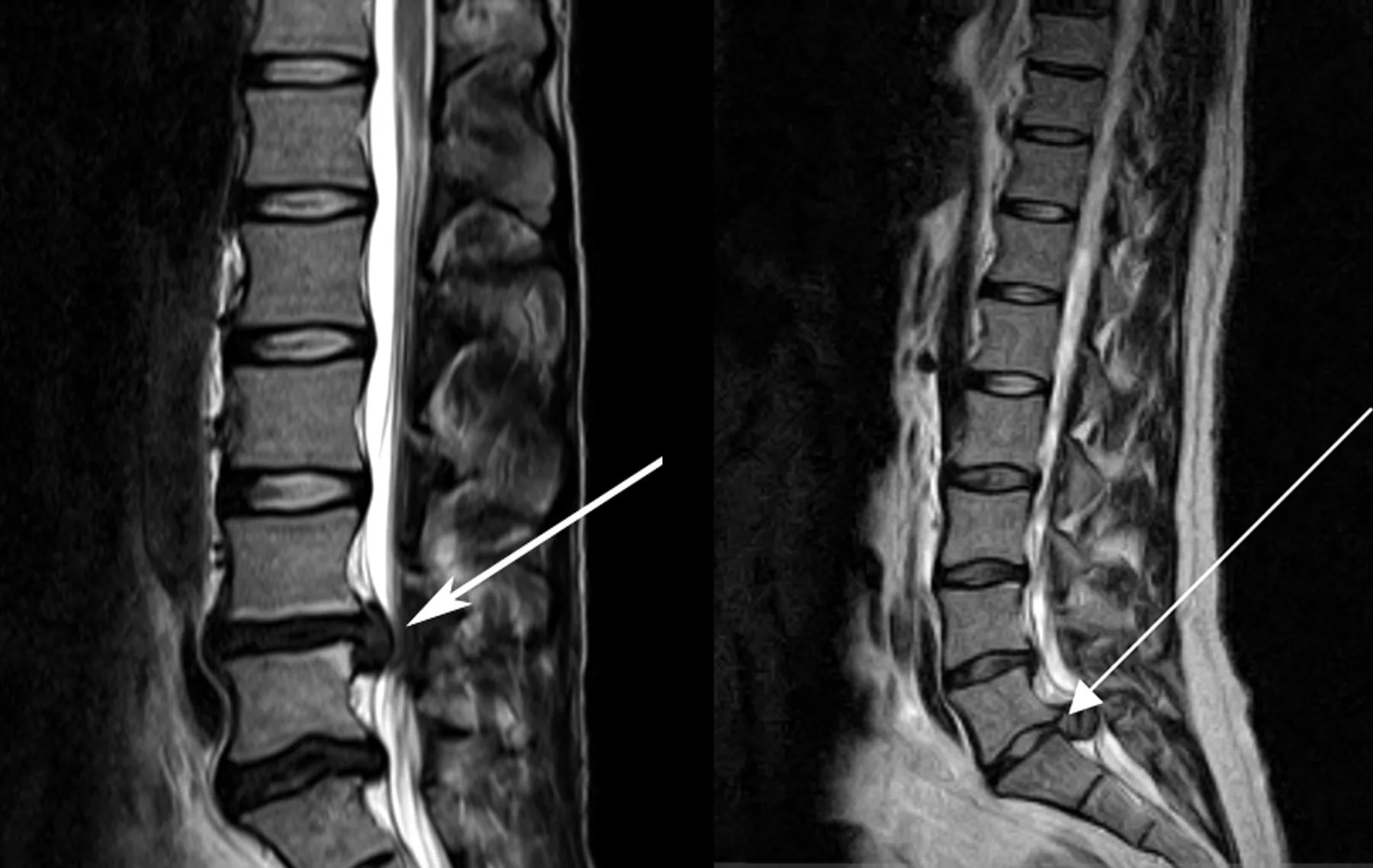
Боль в нижней части спины может определить только врач. Самодиагностика и самолечение недопустимы. Диагноз основывается на жалобах пациента, клинических проявлениях, анамнезе и результатах инструментальных исследований. Обычно назначают рентгенографию, миелографию, МРТ, КТ и другие обследования.
Компьютерная томография — это эффективный метод для выявления структурных изменений в позвоночнике, вызванных травмами, инфекциями, опухолями, остеопорозом и другими заболеваниями. Миелография использует контрастное вещество и применяется при подозрении на стеноз позвоночного канала, грыжи, опухоли и другие патологии.
Инструментальные исследования являются важной частью диагностики болей в спине.
Лечение
Что делать, если болит спина, может сказать только квалифицированный специалист. Тактика лечения зависит от причины боли. Не стоит самостоятельно принимать анальгетики, так как они лишь временно облегчают состояние и могут скрыть клиническую картину, что задерживает визит к врачу.
Основной принцип терапии — лечение причины боли, а не ее симптомов. При остеохондрозе требуется комплексное лечение. Нестероидные противовоспалительные препараты, такие как Диклофенак и Нимесулид, применяются для симптоматической терапии в период обострения, но имеют противопоказания, например, язвенную болезнь желудка.
Также можно использовать нестероидные противовоспалительные мази (Финалгон, Фастум гель). В некоторых случаях назначаются стероидные противовоспалительные средства (Кеналог, Дипроспан). Основные мероприятия проводятся в период ремиссии и включают лечебную гимнастику, массаж, правильный режим дня и питания.
Дополнительно могут назначаться физиотерапия, иглоукалывание и мануальная терапия. Вне обострения врачи рекомендуют заниматься лечебной гимнастикой для укрепления спины и снятия напряжения. Комплекс упражнений (ЛФК) является важной частью профилактики болей в спине.
Занятия лучше проводить под контролем инструктора, но некоторые простые упражнения можно выполнять дома:
- Лечь на спину, вытянуть руки вдоль тела, слегка согнуть ноги в коленях. Ноги отклонить в правую сторону, а корпус и голову повернуть влево. Через пять секунд вернуться в исходное положение и повторить с другой стороны. Всего десять повторов.
- Встать на колени, опереться руками на стул. Выгибать спину вверх, затем прогибаться вниз. Сделать десять повторов.
- Лечь на спину, выпрямить ноги. Поднять правую ногу на 20 см от пола и удерживать до появления усталости. Повторить с левой ногой. Сделать по пять повторов для каждой ноги.
При появлении болей или дискомфорта занятия следует прекратить и обратиться к врачу.
Массаж и мануальная терапия также дают хороший эффект, но их должен проводить квалифицированный специалист. Неправильное выполнение может нанести вред. Во время мануальной терапии специалист воздействует на разные уровни спины (фасции, костную структуру и т. д.).
Особое внимание уделяется невральному уровню. Специалист воздействует на нейроны с помощью пальпаторных манипуляций, что позволяет регулировать нейронные цепочки. В последнее время популярна иглотерапия, курс которой состоит из нескольких процедур и направлен на уменьшение болевого синдрома и расслабление мышц.
При избыточном весе важно наладить режим питания, отдавая предпочтение растительной и низкокалорийной пище. Белки должны составлять треть рациона. Можно есть нежирную рыбу, птицу, мясо и яйца. Белок также содержится в бобовых, гречке, грибах и орехах (в умеренных количествах). Жиры следует употреблять ненасыщенные (баранина, белая рыба, орехи, растительные масла).
Для здоровья костей важны витамины А и Д. Витамин А содержится в зелени, луке, овощах оранжевого и желтого цвета, рыбьем жире, печени и желтках. Витамин Д синтезируется под воздействием солнечного света и содержится в молоке, масле, желтках, печени трески и икре. Также необходимо получать достаточное количество фосфора (отруби, салат, капуста, сыры, рыба) и кальция (печень, сыры, яйца, орехи, капуста).
При болях в спине лучше сначала обратиться к терапевту. На основании собранных данных он определит дальнейшую тактику. Если есть заболевания внутренних органов, пациент проходит дополнительные исследования и направляется к узким специалистам. Главное правило — не заниматься самолечением и своевременно обращаться к врачу.
Боль в пояснице распространена, и определение ее причины часто требует анализа других симптомов. Если боль возникает при стоянии или ходьбе, это может быть связано с мышечной усталостью.
Причинами боли в пояснице могут быть:
- стеноз позвоночного канала
- дегенеративное заболевание диска
- гиперлордоз
В статье рассмотрим возможные причины болей в пояснице при стоянии или ходьбе, когда следует обратиться к врачу и дадим советы по профилактике болей.
Мышечная усталость
Длительная ходьба или нахождение в вертикальном положении могут утомить мышцы нижней части спины и ног, вызывая боль.
Как правило, дискомфорт облегчается в сидячем или лежачем положении, что позволяет спине отдохнуть.
Люди с избыточным весом подвержены большему риску мышечной усталости при стоянии или ходьбе.
Лечение
Варианты лечения зависят от возраста, степени искривления и симптомов.
Для детей с гиперлордозом врач может рекомендовать носить корсет во время роста. Взрослым могут предложить консервативное лечение, включая безрецептурные обезболивающие, физиотерапию и контроль веса.
В редких случаях может быть рекомендована коррекционная операция.
Поясничный стеноз позвоночника
Стеноз позвоночника — это сужение позвоночного канала, которое может давить на спинной мозг и нервы.
Чаще всего стеноз возникает в поясничном отделе, что может вызывать боль в пояснице при ходьбе или стоянии. Пациенты отмечают, что боль усиливается при сидении или наклоне вперед.
Симптомы поясничного стеноза могут включать:
- слабость в ногах
- онемение или покалывание в нижней части спины, ягодицах или ногах
- ишиас — острая боль, распространяющаяся по ноге
Тяжелая форма стеноза может привести к проблемам с кишечником и мочевым пузырем, а также к сексуальной дисфункции.
Стеноз позвоночника чаще всего связан со старением и встречается у людей старше 50 лет. Однако некоторые люди могут родиться с узким позвоночным каналом, а также стеноз может развиться после травмы позвоночника.
Дегенеративное заболевание диска
С возрастом защитные диски между позвонками изнашиваются и сжимаются. Это может привести к трению костей позвоночника друг о друга, вызывая боль и скованность в спине.
Хотя симптомы дегенеративного заболевания диска часто уменьшаются при ходьбе, боль может усиливаться при стоянии, скручивании, сгибании или вставании.
Другие симптомы могут включать:
- боль в пояснице, иррадиирующая в ягодицы и бедра
- слабость в ногах или ступнях
- боль в спине, различающаяся по тяжести и продолжительности
Гиперлордоз
Гиперлордоз — это чрезмерная кривизна нижней части позвоночника, из-за которой ягодицы становятся более заметными, а живот выпячивается.
У пациента с гиперлордозом в положении на спине наблюдается выраженная С-образная кривая или значительный прогиб в нижней части спины.
Гиперлордоз может вызывать боль и дискомфорт в пояснице, что затрудняет движение и усиливается при длительном стоянии.
Причинами гиперлордоза могут быть травмы позвоночника, а также заболевания, такие как ожирение, остеопороз, спондилолистез и рахит.
Когда нужно обратиться к врачу
Боль в пояснице при стоянии или ходьбе не всегда вызывает беспокойство. Она может пройти с помощью отдыха и домашнего лечения, включая безрецептурные болеутоляющие средства, горячие и холодные компрессы, а также мягкую растяжку.
Следует обратиться к врачу, если боль сильная, не проходит или сопровождается другими симптомами.
Если вместе с болью в пояснице наблюдаются потеря контроля над кишечником или мочевым пузырем, а также значительное ограничение движений ног, необходимо немедленно обратиться за медицинской помощью.
Профилактика
Для снижения риска боли в пояснице следуйте этим рекомендациям:
- избегайте больших нагрузок на спину;
- держите спину ровной во время сидения, особенно при длительной работе;
- занимайтесь утренней гимнастикой и делайте легкую разминку во время долгого сидения;
- проходите курсы массажа (классического, баночного, точечного);
- придерживайтесь правильного питания, чтобы избежать заболеваний желудочно-кишечного тракта и вторичной боли в пояснице.
Если дискомфорт в спине все же возник, не занимайтесь самолечением. Эффективное лечение возможно, если начать этиотропную терапию на ранней стадии. Это поможет избежать хронизации боли и негативных последствий.
https://youtube.com/watch?v=RjXr6cexuoM
Причины появления боли в спине при длительном стоянии
Боль в пояснице может указывать на дегенеративные процессы в костной и хрящевой ткани.
Если поясница начинает болеть при длительном стоянии, распространёнными причинами являются:
- спондилез;
- остеохондроз;
- межпозвоночная грыжа;
- нарушения осанки (кифоз, сколиоз);
- воспалительные процессы в позвоночнике, мягких тканях или суставах.
Ноющая боль в пояснице может возникать у людей, злоупотребляющих физическими нагрузками или поднимающих тяжести. Этот симптом часто наблюдается у спортсменов, не выполняющих разминку перед тренировкой.
Боль в пояснице также может проявляться у мужчин и женщин с избыточным весом или ожирением. При травмах позвоночника или мышц может возникнуть сильная боль, усиливающаяся при ходьбе или поворотах туловища. Причиной может быть и недостаточно развитый мышечный корсет спины.
Характер боли варьируется: она может быть резкой, тянущей, ноющей, кратковременной или продолжительной, иррадиируя в ногу, копчик, живот и другие области. Не стоит пытаться устранить дискомфорт самостоятельно, так как это может привести к усилению боли и её переходу в хроническую форму.
Онемение конечностей может возникать при нарушении кровообращения в соответствующем отделе позвоночника.
Существует две формы болевого синдрома в пояснице при стоянии:
- Первичная. Характеризуется непродолжительной и низкой интенсивностью боли, возникающей из-за нарушения кровообращения, ослабления мышц и других незначительных изменений.
- Вторичная. Дискомфорт связан с травмами поясницы, новообразованиями, инфекциями или дегенеративными изменениями.
При вторичной форме могут наблюдаться дополнительные симптомы, такие как онемение конечностей и ограничение подвижности.
Часто боль возникает у женщин во время беременности, особенно на поздних сроках. Это связано с увеличением живота, что создает дополнительную нагрузку на спину. Дискомфорт проходит в положении сидя или лёжа и усиливается при стоянии или ходьбе.
Причиной боли могут быть и психологические проблемы, такие как неудовлетворенность работой или низкое социальное положение. В таких случаях может потребоваться консультация психолога.
Нарушение функционирования позвоночника также может быть связано с заболеваниями внутренних органов. Например, воспаление почек или яичников может негативно влиять на спинной мозг и мышцы спины, что часто наблюдается при пиелонефрите, сопровождающемся радикулопатией.
Способы диагностики
Миелография с контрастом позволяет выявить поврежденные участки.
Для определения причины боли в пояснице, связанной с длительным стоянием, требуется комплексная диагностика. Возможно проведение следующих исследований:
- Неврологическое исследование. Используется специальный молоточек для проверки рефлексов.
- Электромиография. Этот метод оценивает активность мышц с помощью электрических импульсов и выявляет заболевания позвоночника.
- Электронейрография. Назначается для оценки состояния периферических нервов.
- Ультразвуковая допплерография. Исследование помогает выявить изменения в кровоснабжении позвоночника.
- Денситометрия. Рентгенологический анализ костных тканей определяет уровень их плотности.
- Рентгенотомография. Метод позволяет выявить новообразования в спинном мозге и позвоночнике.
- Спондило(уро)графия. Лучевая диагностика позвоночных элементов сочетает спондилографию и контрастирование мочевыводящих путей, что помогает выявить врожденные патологии и нарушения в работе мочевыводящей системы.
- Миело(томо)графия. Контрастное вещество вводится в субарахноидальное пространство для визуализации спинного мозга и оценки проходимости.
- Эхоспондилография. Метод исследует позвоночник на наличие врожденных пороков развития.
Для выявления различных новообразований в спинном мозге, позвоночнике и мягких тканях проводят магнитно-резонансную и компьютерную томографию.
Как лечить боль в спине
Баночный массаж эффективен при первичной боли, так как улучшает кровообращение и тонизирует мышцы.
При болях и онемении в спине, особенно после длительного стояния, следует обратиться к терапевту. Он при необходимости направит к специалистам: травматологу, хирургу, онкологу и другим.
Начинают с консервативного лечения:
- физиотерапевтические процедуры;
- мануальная терапия;
- массаж и лечебная физкультура.
Баночный массаж помогает при мышечном спазме, улучшая кровообращение и восстанавливая обменные процессы в пораженной области. Также эффективна иглорефлексотерапия.
В домашних условиях можно использовать народные средства: отвары, настои и мази из трав для внутреннего применения и растирания больной области.
Кинезитерапия также зарекомендовала себя. Этот метод включает специальные упражнения на декомпрессионных тренажерах, которые разгружают перенапряженные мышцы и формируют правильные двигательные рефлексы.
Если боль становится невыносимой, применяют медикаменты, например, нестероидные противовоспалительные мази (Кетопрофен, Ибупрофен, Диклофенак). При сильном дискомфорте могут делать инъекции, например, Баралгина.
При обнаружении опухоли показано хирургическое вмешательство. Если обычные противовоспалительные средства не помогают, используют гормональные препараты, такие как Преднизолон и Дексаметазон, но только под контролем врача.
При наличии опухолей или кист проводится операция. Также показанием к операции является сдавление спинного мозга остеофитами. Если в течение 3-4 месяцев консервативные методы не помогают, хирургическое вмешательство становится единственным выходом.
При заболеваниях позвоночника с выраженной болью могут проводить операции открытого или закрытого типа. В первом случае делают большой разрез, удаляя межпозвоночный диск или участок позвонка.
Современная медицина предпочитает малоинвазивные операции, такие как эндоскопическая дискэктомия или пункционная вертебропластика. В ходе таких вмешательств делают несколько небольших проколов для введения инструментов, один из которых оснащен камерой, что позволяет следить за процессом на экране.
Для восстановления после операции назначают реабилитационное лечение: физиотерапию, массаж и лечебную физкультуру.