Боль в пояснице при движении, поворотах тела и дыхании — это тревожный симптом запущенной болезни. У женщин болевые ощущения в пояснице часто сопровождаются нарушением менструального цикла. Это связано с тем, что репродуктивные органы и нижняя треть кишечника получают иннервацию из пояснично-крестцового отдела позвоночника.
Почему возникают неприятные ощущения в пояснице
Болевые ощущения в пояснице при ходьбе или вдохе могут возникать из-за травм нервных волокон, межпозвонковых грыж, смещения позвонков, воспаления связок позвоночника или спазмов мышц спины.
Длительность и интенсивность мышечных сокращений контролируются нервной системой. Поэтому любые патологические изменения спинномозговых нервов влияют на работу скелетной мускулатуры.
Чрезмерные физические нагрузки могут вызывать стойкий гипертонус мышц, что затрудняет наклоны и вставание с постели.
- Поднятие тяжелых предметов может привести к разрывам мышечно-связочных структур.
- Резкие повороты тела на угол более 120 градусов при слабости связок могут смещать позвонки.
- Напряженные занятия фитнесом без разогрева могут вызвать микротрещины и разрывы мышц.
- Длительное сидение в согнутом положении ослабляет мышечный корсет спины.
- Ношение детей весом более 4 килограммов может повредить межпозвонковые диски (остеохондроз).
Любая нагрузка на поясничный отдел, приводящая к повреждению межпозвоночных дисков, может сжимать нервные корешки, что вызывает боль в спине.
О причинах тянущей боли в пояснице читайте здесь.
Сильная боль в пояснице может указывать на серьезные заболевания.
При повреждении мышц спины резкие повороты могут вызывать сильную боль из-за сжатия нервов воспаленными или спазмированными мышцами (миофасциальный синдром). Поэтому врачи назначают миорелаксанты при грыже позвоночника.
Если пациент на приеме у врача жалуется на боль в пояснице при минимальном сгибании и разгибании, это может указывать на миофасциальный синдром. Боль усиливается при движении или вдохе из-за мышечного спазма.
Мышечные боли в пояснице могут быть следствием слабости мышц брюшного пресса и спины. Признаки этого состояния включают ноющие боли на вдохе, при длительном стоянии или частых наклонах. При попытке наклона вперед у человека со слабым мышечным корсетом может появляться «позвоночный горб».
Из-за слабости мускулатуры спины происходит растяжение мышц, что может сжимать спинномозговые нервы. Укрепление мышц брюшного пресса может устранить проблему.
При смещении одного поясничного позвонка относительно другого (спондилолистез) возникает неустойчивое положение позвоночника. Резкие повороты или подъем тяжестей могут травмировать нервные корешки при спондилолистезе.
Как определить причину болей самостоятельно
Чтобы выяснить причину боли в спине, необходимо различать пять основных синдромов: патология позвоночника, миофасциальный синдром, слабость мышечного корсета, болезни почек и нарушения обмена веществ.
Наиболее часто боль в пояснице при ходьбе и вдохе связана с патологией позвоночника. Для подтверждения этой причины можно провести несколько тестов в домашних условиях:
- Коснитесь подбородком груди.
- Напрягите пресс.
- Встаньте из горизонтального положения, не сгибая ноги.
- Поднимите ноги поочередно.
- Прощупайте точки вдоль позвоночного столба.
Если при выполнении этих упражнений боль в позвоночнике усиливается, вероятность патологии с раздражением нервных окончаний высока. Для подтверждения диагноза рекомендуется рентгенография или магнитно-резонансная томография.
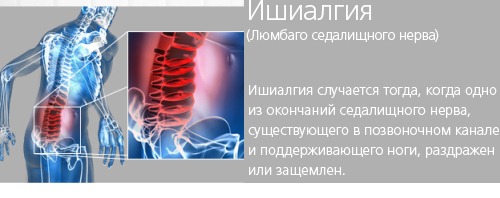
Частой причиной болей справа и слева от позвоночника является мочекаменная болезнь. Боль возникает из-за раздражения нервных окончаний мочевыводящих путей крупным камнем.
К заболеваниям обмена веществ, вызывающим боль в пояснице, относится остеопороз — разрежение костной ткани при нехватке кальция. Это состояние приводит к деформации позвоночника и суставов.
Учитывая серьезность этих заболеваний, не стоит заниматься самолечением. Рекомендуется обратиться к врачу для диагностики и предотвращения возможных осложнений.
Классификация боли в поясничном отделе позвоночника
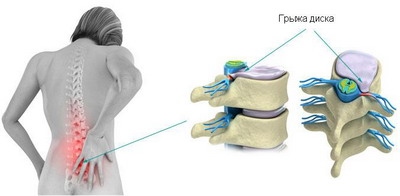
Грыжа позвоночника — частая причина болей в спине.
Болевой синдром в спине можно разделить на первичный и вторичный.
- Первичный болевой синдром возникает из-за изменений в позвоночном столбе, нервных окончаниях и связочно-мышечных структурах.
По интенсивности первичная боль бывает накопительной или острой. Накопительная боль ноющая и усиливается со временем при неосторожных движениях или резких поворотах туловища. При остром болевом синдроме в пояснице человек испытывает резкую боль при вставании с постели или попытке надеть рубашку.
Если первичный синдром связан с узким позвоночным каналом, боль ощущается почти постоянно. Человек не может долго стоять, но при сидении симптомы облегчаются.
- Вторичный болевой синдром в пояснице может возникать при:
- опухолях позвоночного столба;
- инфекциях малого таза;
- травмах позвоночника.
Вторичная боль в пояснице при вдохе является тревожным сигналом и требует тщательной диагностики. Если боль усиливается при наклоне вперед, кратковременном стоянии, разгибании или сгибании рук, это может быть неблагоприятным признаком, связанным с раковыми заболеваниями.
Правила лечения недуга
Когда пациент говорит врачу: «стою на месте, но сильно болит поясница», вероятной причиной является синдром слабости мускулатуры спины. В этом случае обычно не назначаются консервативные препараты, а лечение проводится с помощью лечебной физкультуры.
Если ноющая боль усиливается при поворотах туловища, на вдохе или выдохе, врачи назначают местные или общесистемные противовоспалительные средства. Это может указывать на миофасциальный синдром или повреждение хрящей позвоночника.
Боль в пояснице, возникающая в положении лежа на спине, при сгибании или разгибании, но исчезающая при лежании на животе и вставании с постели, может свидетельствовать о патологии позвоночника легкой степени. Лечение в этом случае проводится консервативными методами.
Если боль вызвана мышечным спазмом (не исчезает при лежании на животе), вертебрологи рекомендуют возвращение к умеренной физической активности после внутримышечной инъекции миорелаксанта (мидокалм).
При сильном болевом синдроме, возникающем при малейшем движении, не следует вставать с постели. Это может указывать на межпозвоночную грыжу, и пациента необходимо транспортировать в стационар в неподвижном состоянии. После рентгенографии врач наложит гипсовую лангету или проведет срочную операцию.
Мануальная терапия может быть эффективной для лечения поясничных миалгий, но при заболеваниях позвоночника ее следует использовать только для стимуляции кровоснабжения вдоль позвоночного столба.
В основном при поясничных болях врачи назначают нестероидные противовоспалительные препараты (диклофенак, кеторолак), хондропротекторы длительными курсами (терафлекс, алфлутоп) и симптоматические препараты.
Совет читателям: если у вас появляется болевой синдром в пояснице при вдохе, разгибании или вставании с постели, не занимайтесь самолечением. Это может быть признаком серьезной патологии, а не простого растяжения мышц.
По статистике, около 80% людей хотя бы раз в жизни испытывали острую, пронизывающую боль в пояснице, известную в медицине как люмбаго. Приступ может длиться от нескольких минут до нескольких недель и иногда сопровождается ограничением подвижности, онемением нижней части тела и другими тревожными симптомами.
Резкая боль в пояснице может возникать из-за заболеваний позвоночника, травм и других причин. Чтобы избавиться от дискомфорта, необходимо обратиться к врачу для выявления причины и составления плана лечения. Кроме того, пациент должен знать, как облегчить болевой синдром в случае внезапного приступа.
https://youtube.com/watch?v=wy5LhVjz-e0
Причины резкой боли
Медики классифицируют боль в пояснице на первичную и вторичную. Первичная боль связана с проблемами позвоночника, тогда как вторичная возникает из-за заболеваний других органов, опухолей, травм и т. д.
Если вас интересует, почему возникает сильная боль в пояснице, ознакомьтесь со списком распространенных причин ниже.
Причины первичной боли в пояснице, связанной с дегенеративными изменениями позвоночника:
- Растяжение связок и мышц. Внезапная боль может возникнуть после резких движений, поднятия тяжестей или занятий спортом, что приводит к чрезмерному растяжению связок и надрыву мышечных волокон.
- Травмы поясницы. Боль может появиться после сильного удара, падения или частых микротравм, а также при силовых тренировках.
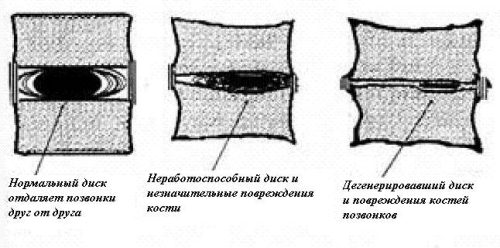
- Остеохондроз поясничного сегмента. При этом заболевании разрушаются хрящевые прокладки между дисками, что усиливает болевой синдром и может вызывать дискомфорт в нижних конечностях. Без лечения остеохондроз может привести к образованию протрузий и межпозвонковых грыж.
- Грыжа диска. Патология, при которой пульпозное ядро диска смещается, а фиброзное кольцо разрывается. Резкие боли возникают, когда выпячивание сжимает нервные пучки или спинной мозг.
- Компрессионные переломы. Эти переломы возникают при сжатии позвонков, часто в результате прыжков или минимального травматического воздействия при остеопорозе. Боль может пульсировать и распространяться на ноги.
- Субхондральный склероз. При этом заболевании деформируется пластинка между позвонком и диском, что увеличивает риск образования наростов и может вызывать боль.
- Спондилез. Патология, характеризующаяся смещением позвонков и образованием костных наростов (остеофитов).
- Спондилоартроз. Поражаются межпозвонковые диски и фасеточные суставы, что приводит к болям на поздних стадиях.
- Болезнь Форестье. Характеризуется избыточным образованием костной ткани и окостенением связок.
- Сужение позвоночного канала. Сжатие нервных пучков вызывает боль и пульсацию.
Структурные нарушения позвоночника часто приводят к резким болям в пояснице.
Вторичные боли не связаны с дегенеративными изменениями позвоночника и могут быть вызваны:
- Инфекционными заболеваниями: остеомиелитом позвоночника, сифилисом, параспинальным абсцессом, кистами копчика, воспалением междискового пространства и инфекциями мочевыделительной системы (например, почечная колика, пиелонефрит).
- Онкологическими патологиями: метастазами рака в позвоночнике, миеломой и лимфомой.
- Заболеваниями, связанными с нарушением обмена веществ: остеопорозом, остеомаляцией и гемохроматозом.
- Ревматическими болезнями: поражением суставов и связок поясничного отдела.
- Воспалением седалищного нерва.
- Искривлением позвоночника: сколиозом или кифосколиозом.
- Заболеваниями органов ЖКТ: острыми болями при панкреатите, холецистите, колите или злокачественных опухолях.
- Заболеваниями органов малого таза: эндометриозом, воспалением придатков и простатитом.
В редких случаях болевой синдром в пояснице может возникать при болезни Педжета, фибромиалгии или в результате психической травмы.
Справка. Чаще боли в пояснице наблюдаются у женщин. Они могут возникать до и после родов из-за гормональных изменений и сжатия крестца головкой ребенка. Резкая, пульсирующая боль внизу живота и пояснице может указывать на угрозу выкидыша. Дискомфорт также может появляться перед менструацией.
О причинах и методах устранения ноющей, тупой или жгучей боли можно узнать здесь.
Виды боли
Болевой синдром пояснично-крестцового отдела делится на три вида: острая, хроническая и перемежающаяся.
Резкая боль в пояснице часто возникает при растяжении мышц.
Особенности боли при различных патологиях:
- При растяжении мышц возникает сильная боль в пояснице, скованность, дискомфорт усиливается при движении и уменьшается в покое.
- Компрессионный перелом вызывает интенсивную боль, из-за которой пациент не может выпрямиться. Дискомфорт может ощущаться с обеих сторон.
- Спондилез вызывает сильные боли с правой стороны.
- Резкая боль в пояснице справа может быть следствием спондилоартроза.
- Внезапная боль выше поясницы может указывать на гнойное воспаление эпидурального пространства. При воспалении грудного сегмента дискомфорт может распространяться на поясницу.
- При коксоартрозе боль с левой стороны поясницы может иррадиировать в ягодицы и ногу.
- Межпозвонковая грыжа проявляется сильной болью в нижней части спины, отдающей в ноги. Человек не может разогнуться, дискомфорт усиливается при сидении или после сна, иногда возникает покалывание и онемение в ногах.
Хронический болевой синдром в нижней части спины имеет следующие особенности:
- Спондилез сопровождается болью, усиливающейся при сгибании и разгибании спины, а также ослаблением мышц нижних конечностей и нарушением их чувствительности.
- При анкилозирующем спондилоартрите боль в пояснично-крестцовом отделе появляется в состоянии покоя, усиливается ближе к утру и ослабляется при движении.
- Онкологические образования в поясничном отделе вызывают сильные боли при сжатии нервных корешков опухолью.
- Остеомиелит сначала проявляется сильной болью в поврежденном участке и повышением температуры. При хроническом течении появляется ноющая боль.
Перемежающийся болевой синдром возникает внезапно. Пациенты жалуются на колющую, простреливающую боль, которая может охватывать всю спину.
Постановка диагноза
При боли в спине необходимо обратиться к ортопеду. Возможно, потребуется консультация ревматолога, невролога или вертебролога. Заболевания поясницы требуют комплексной диагностики, которая начинается с анализа жалоб пациента, сбора анамнеза и визуального осмотра поясничного отдела.
Для выявления причин острого болевого синдрома применяются следующие исследования:
- Рентгенография — для оценки состояния костной ткани и межпозвоночных дисков.
- Компьютерная томография (КТ) и магнитно-резонансная томография (МРТ) — для исследования позвоночника, дисков и окружающих тканей (мышц, связок, нервов, сосудов, спинного мозга).
- Электронейромиография — для выявления патологий мышц и нервов.
- Сцинтиграфия костей скелета с контрастным веществом — для обнаружения структурных и функциональных изменений позвоночника.
- Денситометрия — метод сканирования минеральной плотности костей, помогающий определить остеопороз.
- Лабораторные исследования крови и мочи — для выявления воспалительных процессов.
При подозрении на заболевания органов малого таза или брюшной полости назначают УЗИ.
Как купировать приступ дома
Каждый человек должен знать, как ослабить внезапную острую боль внизу спины. Для этого выполните следующие действия:
- Лягте на жесткую поверхность, примите удобную позу для расслабления.
- Через несколько минут перевернитесь на спину и положите ноги на возвышенность. Оставайтесь в этом положении, пока боль не утихнет.
- Затем аккуратно перевернитесь на бок, встаньте на четвереньки и найдите опору. Ухватитесь за нее и плавно выпрямите спину, поднимаясь за счет рук. Осторожно поднимитесь с колен, стараясь не двигать корпусом.
- Зафиксируйте нижнюю часть спины корсетом, поясом или платком.
При резком приступе боли в пояснице лягте на жесткую поверхность.
Для облегчения боли используйте НПВС, такие как Ибупрофен или Диклофенак.
Во время сна лучше принимать позу эмбриона, зажав подушку между ногами. Если вы привыкли спать на спине, подложите валик под колени для разгрузки поясницы.
После приступа избегайте физической активности в течение 2 дней, чтобы устранить дискомфорт и снизить воспаление.
Лечение
Медикаментозное лечение
Во время приступа мышцы рефлекторно напрягаются, сжимая пораженный участок позвоночника. Поэтому терпеть боль не стоит, это вредно для поясницы. Купировать болевой синдром можно следующими медикаментами:
- Препараты на основе витаминов группы В с обезболивающими компонентами (Новокаин, Лидокаин) в форме инъекций. Для лечения поясницы при прострелах применяют Мильгамму, Комбилипен, Нейробион, Тригамму и другие. Эти препараты восстанавливают функциональность скелетных мышц и ЦНС, ускоряют обменные процессы и обладают легким болеутоляющим эффектом.
- НПВС в инъекциях помогают при сильной боли в пояснице. Через несколько минут после введения раствора уменьшается болевой синдром, воспаление и отечность. Для этой цели используют Диклофенак, Мелоксикам, Кетопрофен, Ксефокам, Артрозилен, Мовалис и другие.
- НПВС в таблетках, капсулах и драже принимаются после курса инъекций для закрепления результата. Лечение проводят с использованием Найза, Целебрекса, Аркоксии, Тексамена, Ибупрофена, Нимесулида, Кеторола и других. Также применяют комбинированные средства, например, Нейродикловит (диклофенак и витамины группы В) и Некст (ибупрофен и парацетамол).
Важно: НПВС не следует применять дольше 5 дней, так как они могут повредить слизистые оболочки ЖКТ, вызывая гастрит или язву. Чтобы снизить негативное влияние, их нужно сочетать с ингибиторами протонной помпы: Омепразол, Пантопразол, Рабепразол и другие. Выбор комбинаций лекарств должен делать лечащий врач.
- Миорелаксанты помогают расслабить спазмированные мышцы вокруг позвоночника. Для терапии используют Мидокалм, Сирдалуд, Толперизон, Баклофен.
- Наружные средства применяются одновременно с инъекциями и таблетками. Используются мази с пчелиным и змеиным ядом: Капсикам, Финалгон, Апизартрон, Випросал. Гомеопатические средства с растительными компонентами и химическими соединениями (Траумель, Цель Т) улучшают обменные процессы и обладают анальгезирующим эффектом. Мази с НПВС (Вольтарен, Ибупрофен, Долобене) уменьшают болезненность и улучшают двигательную активность.
После купирования острых болей пациенту назначают хондропротекторы на основе глюкозамина, хондроитина, вытяжки из акульих хрящей и лекарственных растений. Они помогают восстановить структуру хрящевой и костной ткани. Часто применяются таблетки Артра, Терафлекс, Дона, Структум.
Физиотерапия
После исчезновения острого болевого синдрома врач может назначить физиотерапевтические процедуры:
- Электрофорез — быстро доставляет лекарственные средства (НПВС, анальгетики, анестетики, хондропротекторы) к пораженному участку.
- УЗТ — воздействие ультразвуковых колебаний на пораженный участок. После полного курса (5–10 сеансов) усиливается кровообращение, метаболизм и расслабляются спазмированные мышцы.
- Лазерная терапия — лечение пораженного позвоночника лазерным поляризованным светом. Инфракрасное излучение ускоряет приток крови к позвонкам и хрящам, восстанавливает обменные процессы, способствует выведению токсинов и снижает воспаление.
- Магнитотерапия — воздействие магнитного поля на поясничный отдел, нормализующее кровоток.
После курса лечения исчезает дискомфорт внизу спины и улучшается подвижность поясницы.
Справка: при острой боли в пояснице физиопроцедуры комбинируют с медикаментозным лечением. Во время реабилитации пациенту показаны грязелечение, минеральные ванны и иглоукалывание.
Массаж и мануальная терапия
Массаж поясничного сегмента показан при остеохондрозе, миозите, артрозе, остеопорозе и неврите. Обычно его сочетают с лечебной физкультурой, физиотерапией и мануальными методиками. Процедуры помогают снять мышечное напряжение, улучшить кровообращение, нормализовать обмен веществ и повысить нервную проводимость. Массаж должен проводить только квалифицированный специалист, так как неосторожные действия могут ухудшить состояние пациента.
Существует множество техник массажа. Во время сеанса применяются такие приемы, как поглаживание, похлопывание, пощипывание, растирание, вибрация и выжимание.
Важно: массаж при болях в пояснице проводят только в стадии ремиссии. Курс состоит из 10 сеансов.
Тракция позвоночника без грузов менее травматична, чем вытяжение на тракционных столах или с грузами. Эта процедура улучшает трофику тканей, состояние межпозвоночных дисков и уменьшает размер межпозвонковой грыжи.
Мануальная терапия эффективна при мышечных зажимах и неполных вывихах фасеточных сочленений. Врач, воздействуя руками на поясницу, расслабляет напряженные мышцы и снижает болезненность.
Лечебная физкультура
При острой боли в пояснице встаньте на колени, вытяните руки вперед и опуститесь вниз. Если боль не усиливается, задержитесь в этом положении, затем плавно тяните руки вперед, а ягодицы назад. Аккуратно поднимите корпус, округлите спину, а затем выгните её. При возможности повторите 3–5 раз.
Это упражнение поможет уменьшить болевые ощущения в пояснице.
Если во время растяжки появляется боль или пульсация, осторожно вытяните ногу с менее болезненной стороны. Плавно перевернитесь на бок, затем на спину, согните ноги и прижмите нижнюю часть спины к полу.
Внимание: при сильной боли выполнять упражнения нельзя. Начинайте тренировки только в стадии ремиссии.
После уменьшения боли можно выполнять следующие упражнения:
- Лягте, ладонями упритесь в пол, поворачивайте ноги в стороны от бедра.
- Не меняя позу, поставьте ступню левой ноги под правое колено, правую руку на левое колено. Левую руку отведите в сторону, упритесь в пол. Правой рукой прижмите колено вправо к полу. Затем поменяйте положение конечностей и повторите в другую сторону.
- Медленно перевернитесь на правый бок, левой рукой возьмитесь за колено, подтяните его к груди, затем отпустите и выпрямите ногу. Повторите это движение.
- Перекатитесь на живот, положите локти на уровне плеч, ладонями упритесь в пол. Поднимайте голени и раскачивайте их в стороны.
- Лягте на бок, поддерживайте голову рукой, затем плавно поднимайте верхнюю ногу как можно выше. Начинайте медленно, постепенно ускоряясь.
Комплекс упражнений для каждого пациента составляет врач.
Самое важное
Причины острой боли в пояснице разнообразны и не всегда связаны с позвоночником. Не стоит пытаться самостоятельно установить диагноз, особенно при сильной боли или наличии неврологических симптомов, таких как онемение нижней части тела или непроизвольное мочеиспускание и дефекация. Без квалифицированного лечения возрастает риск осложнений, хронизации боли и инвалидности. В большинстве случаев достаточно консервативного лечения при своевременной диагностике. Оно включает медикаменты, физиотерапию, массаж, мануальные методы и лечебную физкультуру. Операция чаще требуется при межпозвонковой грыже с неврологическими нарушениями.