Многим знаком симптом «боль в нижней части спины». Обычно его связывают с заболеваниями позвоночника, но на практике причина может быть иной. Часто боль возникает у женщин к концу беременности из-за увеличенной нагрузки на позвоночник.
Также причиной могут быть заболевания внутренних органов, дегенеративно-дистрофические изменения в костно-хрящевом аппарате и другие факторы. Малоактивный образ жизни, интенсивные условия труда, профессиональный спорт и ожирение могут спровоцировать боль в пояснице.
Боли внизу спины врачи называют «люмбалгия». Это распространенное явление, которое может проявляться внезапно и исчезать так же быстро. Некоторые пациенты проходят короткий курс лечения и больше не испытывают дискомфорта, другим же требуется лечение на месяцы или даже годы. Для установления точной причины болей необходимо пройти обследование у терапевта, а затем, по его направлению, у узких специалистов.
Причины
Боль в нижней части спины чаще всего указывает на заболевания опорно-двигательного аппарата. Неприятные ощущения часто беспокоят людей, проводящих много времени за компьютером или в автомобиле, а также тех, кто занимается тяжелым физическим трудом или чрезмерно нагружает себя в спортзале. В группу риска также входят беременные и недавно родившие женщины.
Заболевания, сопровождающиеся болями в нижней части спины
Боль в нижней части спины может быть связана с остеохондрозом или спондилоартрозом — первичными причинами, обусловленными изменениями в позвоночнике.
Вторичные причины болей в пояснице включают:
- опухоли в позвонках или спинном мозге;
- травмы позвонков;
- инфекции межпозвонковых дисков и позвонков;
- обменные нарушения в костях (остеопороз, остеомаляция);
- воспалительные заболевания неинфекционной природы (ревматоидный артрит, спондилит);
- острые нарушения кровообращения (например, инсульты);
- заболевания, связанные с нарушением роста;
- желудочно-кишечные болезни (атипичное течение острого аппендицита, кишечная непроходимость);
- болезни почек (при мочекаменной болезни боль чаще односторонняя, с правой стороны);
- заболевания органов малого таза.
Чаще всего боли в спине возникают из-за проблем с позвоночником. Однако причина боли не всегда связана с опорно-двигательным аппаратом. Если боль вызвана нарушением функции внутренних органов, она может иррадиировать. У мужчин боль в нижней части спины может быть связана с хроническим простатитом или раком предстательной железы, хотя этот симптом не всегда присутствует.
Боли могут возникать после длительной ходьбы, что может указывать на стеноз позвоночного канала. Это состояние проявляется синдромом перемежающейся хромоты, а также судорогами и болями в мышцах при ходьбе. У пожилых людей может развиваться ревматическая полимиалгия, сначала проявляющаяся умеренными болями, а затем чувством скованности в конечностях.
Наиболее частой причиной болей ниже поясницы, в правом боку, слева или по центру, является остеохондроз. Инструментальные исследования выявляют дегенеративно-дистрофические изменения в позвоночнике, приводящие к уменьшению промежутков между дисками и дисбалансу в структуре позвоночника. Это вызывает ноющие боли, локализующиеся слева или справа, или идущие вдоль хребта.
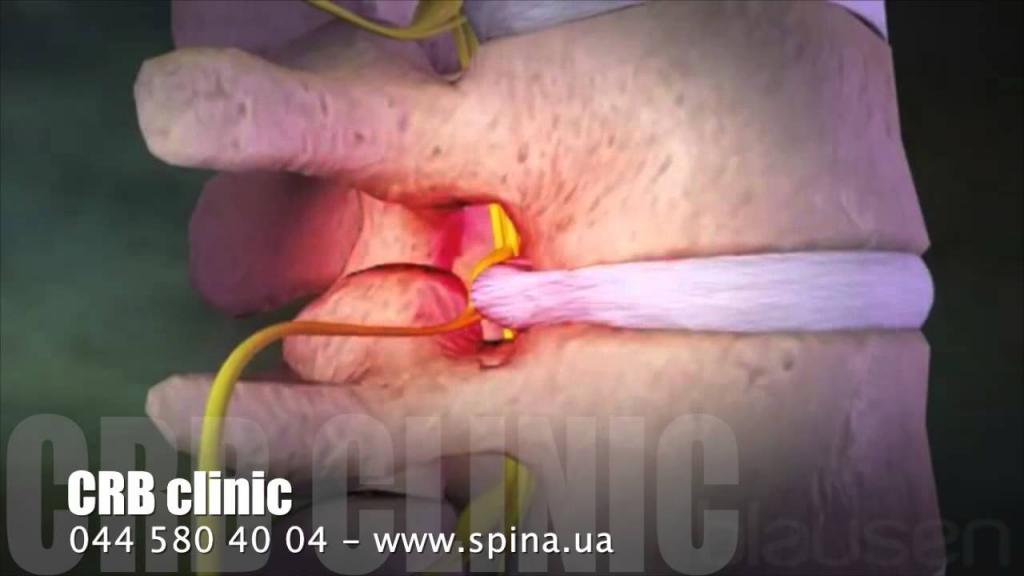
Еще одной причиной болей в пояснице могут быть межпозвонковые грыжи. При их ущемлении и сдавливании нервных корешков возникает резкая боль, которую на начальных стадиях можно облегчить с помощью стероидных и нестероидных противовоспалительных препаратов.
Люмбалгия, проявляющаяся разнообразными симптомами, может указывать на неблагоприятный исход. Боли вдоль нервного корешка могут отдавать в ягодицы и ступни. Дискомфорт усиливается при наклонах, смехе, кашле и при поднятии прямой ноги, лежа на спине.
Как проявляются боли в пояснице
Симптомы болей в спине разнообразны и зависят от конкретной патологии. При растяжении мышцы возникают спазмы, ограничивающие движения. Боль может иррадиировать в ягодицы и заднюю часть бедер, затрудняя наклоны и повороты корпуса. При повреждении корешков боли отдают в нижнюю часть тела, возможны нарушения чувствительности и онемение.
При остеохондрозе симптомы постепенно усиливаются. Сначала боль ощущается с одной стороны и имеет невыраженный характер. По мере прогрессирования заболевания боли становятся интенсивнее, труднее поддаются обезболиванию и охватывают большую область. После длительного пребывания в одной позе боль может быть ноющей или простреливающей.
При поражении почек боль локализуется не в нижней части спины, а на уровне 12-й пары ребер. Однако при почечной колике болевой синдром иррадиирует вниз по мочеточнику и отдает в паховую область. Боль в этом случае нестерпимая, анальгетики не помогают, и характерный признак — односторонняя локализация.
Диагностика
Боль в нижней части спины может определить только врач. Самодиагностика и самолечение недопустимы. Диагноз ставится на основе жалоб пациента, клинических проявлений, анамнеза и результатов инструментальных исследований. Обычно назначают рентгенографию, миелографию, МРТ, КТ и другие обследования.
Компьютерная томография — это эффективный метод для выявления структурных изменений в позвоночнике, вызванных травмами, инфекциями, опухолями, остеопорозом и другими заболеваниями. Миелография использует контрастное вещество и применяется при подозрении на стеноз позвоночного канала, грыжи, опухоли и другие патологии.
Инструментальные исследования являются важной частью диагностики болей в спине.
Лечение
Что делать при болях в спине, может определить только квалифицированный специалист. Тактика лечения зависит от причины боли. Не стоит самостоятельно принимать анальгетики, так как они лишь временно облегчают состояние и могут «замаскировать» клиническую картину, что затягивает визит к врачу.
Основной принцип терапии — лечение причины боли, а не ее симптомов. При остеохондрозе требуется комплексный подход. Нестероидные противовоспалительные препараты, такие как Диклофенак и Нимесулид, применяются в качестве симптоматической терапии в период обострения, но имеют противопоказания, например, язвенную болезнь желудка.
Также можно использовать нестероидные противовоспалительные мази (Финалгон, Фастум гель). В некоторых случаях назначаются стероидные противовоспалительные средства (Кеналог, Дипроспан). Основные мероприятия проводятся в период ремиссии и включают лечебную гимнастику, массаж, правильный режим дня и питания.
Дополнительно могут назначаться физиотерапевтические процедуры, иглоукалывание и мануальная терапия. Врачи рекомендуют заниматься лечебной гимнастикой, чтобы укрепить спину и снять мышечное напряжение. Комплекс упражнений (ЛФК) обязательно входит в программу профилактики болей в спине.
Занятия лучше проводить под контролем инструктора, но некоторые простые упражнения можно выполнять и дома:
- Лечь на спину, вытянуть руки вдоль тела, слегка согнуть ноги в коленях. Ноги отклонить вправо, голову повернуть влево. Через пять секунд вернуться в исходное положение и повторить в другую сторону. Всего десять повторов.
- Встать на колени, опереться руками на стул. Выгибать спину вверх, затем прогнуться. Сделать десять повторов.
- Лечь на спину, выпрямить ноги. Поднять правую ногу на 20 см от пола и удерживать до появления усталости. Повторить с левой ногой. Сделать по пять повторов для каждой ноги.
При появлении болей или дискомфорта занятия следует прекратить и обратиться к врачу.
Массаж и мануальная терапия также дают хороший эффект, но их должен проводить квалифицированный специалист. Неправильное выполнение может нанести вред. Во время мануальной терапии специалист воздействует на разные уровни спины, включая фасции и костные структуры.
Особое внимание уделяется невральному уровню. Специалист может воздействовать на нейроны с помощью пальпаторных манипуляций, замедляя или ускоряя нейронные цепочки. В последнее время популярна иглотерапия, которая включает несколько процедур для уменьшения болевого синдрома и расслабления мышц.
При избыточном весе важно наладить режим питания, отдавая предпочтение растительной и низкокалорийной пище. Белки должны составлять треть рациона. Можно употреблять нежирную рыбу, птицу, мясо и яйца, а также бобовые, гречку, грибы и орехи (в умеренных количествах). Жиры следует выбирать ненасыщенные (баранина, белая рыба, орехи, растительные масла).
Для здоровья костей важны витамины А и Д. Витамин А содержится в зелени, луке, овощах оранжевого и желтого цвета, рыбьем жире, печени и желтках. Витамин Д синтезируется под воздействием солнечного света и содержится в молоке, масле, желтках, печени трески и икре. Также необходимо получать достаточное количество фосфора (отруби, салат, капуста, сыры, рыба) и кальция (печень, сыры, яйца, орехи, капуста).
При болях в спине лучше всего сначала обратиться к терапевту, который определит дальнейшую тактику лечения. Если есть заболевания внутренних органов, пациенту назначат дополнительные исследования и направят к узким специалистам. Главное правило — не заниматься самолечением и своевременно обращаться к врачу.
Боль в пояснице — одна из самых частых жалоб при обращении к врачу. Поясничный отдел позвоночника испытывает наибольшую нагрузку, что делает его уязвимым к травмам. Боль внизу позвоночника может быть симптомом радикулита, остеохондроза и других заболеваний, которые нельзя игнорировать. В статье мы подробнее рассмотрим, что означает боль в нижней части спины.
Причины болей в пояснице
Боль в нижней части позвоночника возникает после длительного пребывания в одной позе, неловкого движения или интенсивной тренировки. К факторам риска поясничной боли относятся:
- работа за компьютером или длительное вождение;
- стрессовые ситуации и высокая физическая нагрузка;
- интенсивные тренировки в спортзале;
- избыточный вес;
- недавние роды и беременность;
- работа в положении стоя или сидя.
Боль часто проходит самостоятельно. Однако, если она становится постоянной или периодической, это может указывать на заболевание. Без должного лечения боль в пояснице может привести к серьезным последствиям, включая необходимость хирургического вмешательства. Почему возникает боль в нижней части спины?
Заболевания, вызывающие боль в пояснице
Пояничная боль делится на первичную и вторичную. Первичный болевой синдром возникает из-за патологии позвоночника:
- межпозвонковая грыжа и протрузия диска;
- остеохондроз поясничного отдела (в трети случаев);
- спондилолистез, спондилез, спондилоартроз.
Причины болей в нижней части спины должен выяснять врач.
Вторичный болевой синдром возникает из-за других нарушений в организме. Его могут вызывать:
- опухоль в канале позвоночника;
- перелом из-за остеопороза;
- длительное мышечное напряжение;
- перелом после травмы;
- анатомически узкий канал позвоночника;
- болезни Шейермана-Мау, кифосколиоз, кифоз, сколиоз;
- остеоартрит, псориатический и ревматоидный артрит;
- туберкулез позвоночника, дисцит, остеомиелит;
- мочекаменная болезнь, пиелонефрит;
- осложненная беременность;
- рак и киста яичника, эндометриоз.
Каковы характерные проявления болей в нижней части спины? Рассмотрим возможные варианты.
Сильные боли
Пояснично-крестцовый радикулит проявляется болями в пояснице. Боль может быть тупой или острой, ноющей, чаще односторонней, и иррадиировать в голень, бедро или ягодицу. Она усиливается при смене положения тела, кашле и ходьбе.
Остеохондроз поясничного отдела позвоночника вызывает боль в пояснице при чихании, кашле, поднятии тяжестей, сидении и ходьбе. Поясничные боли могут отдавать в ногу, а также локализоваться в нижней части позвоночника справа или слева.
Острые
Мышечное растяжение, длительная работа в неудобной позе, подъем тяжестей, удары, падения, сквозняки, переохлаждение и резкие движения могут вызывать боли в пояснице.
Прострелы или люмбаго чаще всего встречаются у людей, занимающихся физическим трудом. Обычно поясничные боли проходят через несколько дней, но могут затянуться на пару недель.
Поясничное смещение межпозвоночных дисков может быть вызвано остеохондрозом, переломом позвоночника, тяжелым физическим трудом или оперативным вмешательством. В этом случае у человека возникает сильная боль в области поясницы.
Хронические
Спондилез деформирующего типа вызывает сильные боли в поясничной области. Ноющие боли могут сопровождаться слабостью и онемением в ногах.
Среди возможных причин — болезнь Бехтерева, нарушения обмена веществ и онкологические заболевания.
Ноющие боли
Воспаление мышц поясницы, или миозит, возникает после резкого мышечного напряжения или переохлаждения. Пациент испытывает скованность в поясничной области и резкую боль при движении.
Перемещенные
Пациент ощущает боль в нижней части спины, однако причина может быть связана с заболеваниями других органов. Боли перемещенного типа возникают из-за проблем с органами таза, поджелудочной железой, толстой кишкой, почками или опухолями.
Когда требуется обращение к врачу?
Посещение врача необходимо, если:
- сильные поясничные боли продолжаются более трех дней;
- одновременно возникают боли в стопе, голени и пояснице;
- боли появились после травмы;
- боли в нижней части спины сопровождаются онемением в паху, стопе, ноге, бедре или ягодице.
Специфика диагностики
Чтобы определить порядок действий при боли в пояснице, необходимо пройти тщательное обследование, которое включает:
- Анализ крови и мочи, а также биохимический анализ крови.
- Рентген поясничного отдела.
- УЗИ органов брюшной полости и сердца, если есть подозрение на патологии желудочно-кишечного тракта или почек.
- Компьютерную томографию (КТ) и магнитно-резонансную томографию (МРТ) для более точного определения причины болевого синдрома и состояния мягких тканей и позвоночника.
- Допплерографию для исследования кровеносных сосудов.
Такое обследование поможет установить причину заболевания, его начало и способы лечения.
Боль в нижней части спины требует внимания.
Что можно и что нельзя делать при появлении боли?
Тупая или пульсирующая поясничная боль — это неприятное состояние, которое мешает передвижению, работе и отдыху. При внезапном появлении болевого синдрома рекомендуется предпринять следующие меры:
-
Примите горизонтальное положение на полужестком матрасе для поддержания правильного положения позвоночника. Постарайтесь успокоиться и расслабить мышцы. Исключите стрессовые ситуации, так как психосоматика может влиять на состояние организма.
-
Можно принять обезболивающее, но лучше дождаться врача, чтобы не сгладить клиническую картину.
-
При необходимости зафиксируйте поясничную область, чтобы ограничить её движение. Важно измерить базальную температуру: её повышение может указывать на воспалительный процесс. Запишите сопутствующие симптомы, чтобы сообщить их врачу.
Также помните, что делать нельзя:
- Не используйте тепло для устранения поясничной боли. Грелка может усугубить состояние и вызвать обострение.
- Не принимайте таблетки при неясной причине боли или её затяжном характере.
Мануальная терапия под запретом
Категорически запрещено лечить поясницу мануальной терапией или вправлением позвонков. Боль может возникать не только из-за проблем с опорно-двигательным аппаратом.
Важно своевременно обратиться к врачу. Пациенту может понадобиться консультация следующих специалистов: ортопеда, терапевта, инфекциониста, вертебролога, хирурга, пульмонолога, мануального терапевта, травматолога и даже кардиолога.
Что делать, если болит спина в области позвоночника внизу?
Лечение боли в спине медикаментами
Если у человека возникают ноющие боли в пояснице при движении или сидении, важно выяснить причину болевого синдрома. Иногда домашние средства не помогают, и требуется врачебная помощь.
Для устранения болей в пояснице применяются следующие медикаменты:
— Противовоспалительные нестероидные препараты (ПНП): «Мелоксикам», «Мовалис», «Ибупрофен», «Напроксен», «Диклофенак».
— Миорелаксанты: «Тизанидин», «Баклофен». Их используют, если ПНП неэффективны.
— Наркотические анальгетики: «Кодеин», «Викодин», «Тайленол». Назначаются только врачом, так как могут вызывать привыкание и отпускаются по рецепту.
— Кортикостероиды: «Дексаметазон», «Преднизон», «Метилпреднизолон».
— Хондропротектор: «Терафлекс». Помогает восстановить хрящевую ткань и замедлить ее разрушение.
— Кремы, гели и мази: Наносите их на место боли для облегчения дискомфорта:
- Мази с диклофенаком: «Вольтарен», «Дикловит».
- НПП: «Финалгель», «Фастум гель», «Кетонал».
- Комбинированные препараты: «Долобене», «ДИП релиф».
- Местно-раздражающие мази: «Финалгон», «Апизартрон». Они улучшают кровообращение и обмен веществ в тканях.
- Хондропротектор: «Хондроксид».
— Уколы: Используются, если другие средства не помогли. Блокаду делают в поясничной области с помощью препаратов: «Хондрогард», «Пиридоксин», «Мильгамма».
— Лечебные пластыри: Они пропитаны лекарственными веществами и удобны в использовании. Пластыри можно носить под одеждой, они не занимают много места и снижают риск передозировки. Примеры: «Вольтарен», «Кетонал термо», «Нанопласт Форте». Также существуют растительные аналоги, например, «ZB PAIN RELIEF», «Черный нефрит», «Мяочжен».
Если у вас болит спина внизу позвоночника, лучше проконсультироваться с врачом. Лечение поясничных болей включает медикаменты, но это лишь часть комплексной терапии, которую должен назначить специалист.
Физиотерапевтические процедуры
Если у человека болит позвоночник, и боль отдает в ногу или низ живота, это значительно снижает качество жизни. С такой проблемой необходимо бороться, используя не только медикаменты.
Физиотерапия играет важную роль в лечении. Она усиливает действие лекарств. Полезными будут следующие методы:
-
Парафиновые аппликации. Они хорошо прогревают пораженную область спины. Процедура проста: теплый воск наносят слоями на кожу, толщина аппликации должна составлять около одного сантиметра. Затем ее накрывают полиэтиленом и шерстяной тканью. Аппликацию держат минимум час, а курс лечения длится от десяти до тридцати дней в зависимости от тяжести заболевания.
-
Лечебная физкультура. Упражнения укрепляют мышцы и способствуют быстрому выздоровлению. Они также помогают предотвратить повторные приступы. Эффективными являются следующие действия: выгибание поясницы вверх-вниз в положении на четвереньках, боковые наклоны и скручивания.
-
Массаж. Он может быть полезен при поясничных болях, но нужно быть осторожным. Массаж не проводят в период обострения. Обрабатывают область, расположенную слева или справа от источника боли, с использованием мягких движений. Лучше обратиться к опытному массажисту, чтобы избежать усиления дискомфорта. Применяются приемы растирания подушечками пальцев и разминания мышц.
-
Лечение грязями. Этот метод обладает противовоспалительным эффектом и помогает устранить болевой синдром.
Кроме того, существуют и нетрадиционные способы лечения, такие как иглоукалывание и мануальная терапия. Они помогают снять напряжение и спазмы в мышцах, а также укрепить скелет.
Мы рассмотрели причины болей в нижней части позвоночника.