Содержание статьи:
Почему болит спина?
Боль в спине может быть связана с заболеваниями внутренних органов, травмой позвоночника (включая переломы) или неврологическими проблемами, часто указывающими на остеохондроз. Иногда это также симптом патологии ЖКТ или камней в почках.
Спина подвержена травмам и болям. Позвоночник выполняет четыре основные функции: опорную, защитную, амортизационную и двигательную. Появление боли может быть следствием плохой осанки, сильной нагрузки или резкого движения.
Что делать при боли в спине?
Обратитесь к врачу и пройдите обследование. На основе диагностики станет понятно, как лечить боль в спине в зависимости от ее причины.
Причины болей в спине
Боли в спине могут быть вызваны не только серьезными патологиями. Например, боль при кашле или ходьбе часто возникает из-за простого перенапряжения. Однако в большинстве случаев это симптом различных заболеваний, проявления которых зависят от множества факторов.
Почему болит спина после сна?
Возможные причины утренней боли в спине:
- переохлаждение;
- резкий подъем тяжестей за день или несколько дней до сна;
- остеохондроз;
- межпозвоночная грыжа;
- неправильное положение тела во время сна;
- неподходящий матрац;
- беременность у женщин;
- искривление позвоночника, приводящее к асимметричному сокращению мышц;
- избыточный вес и слабость мышц;
- стресс.
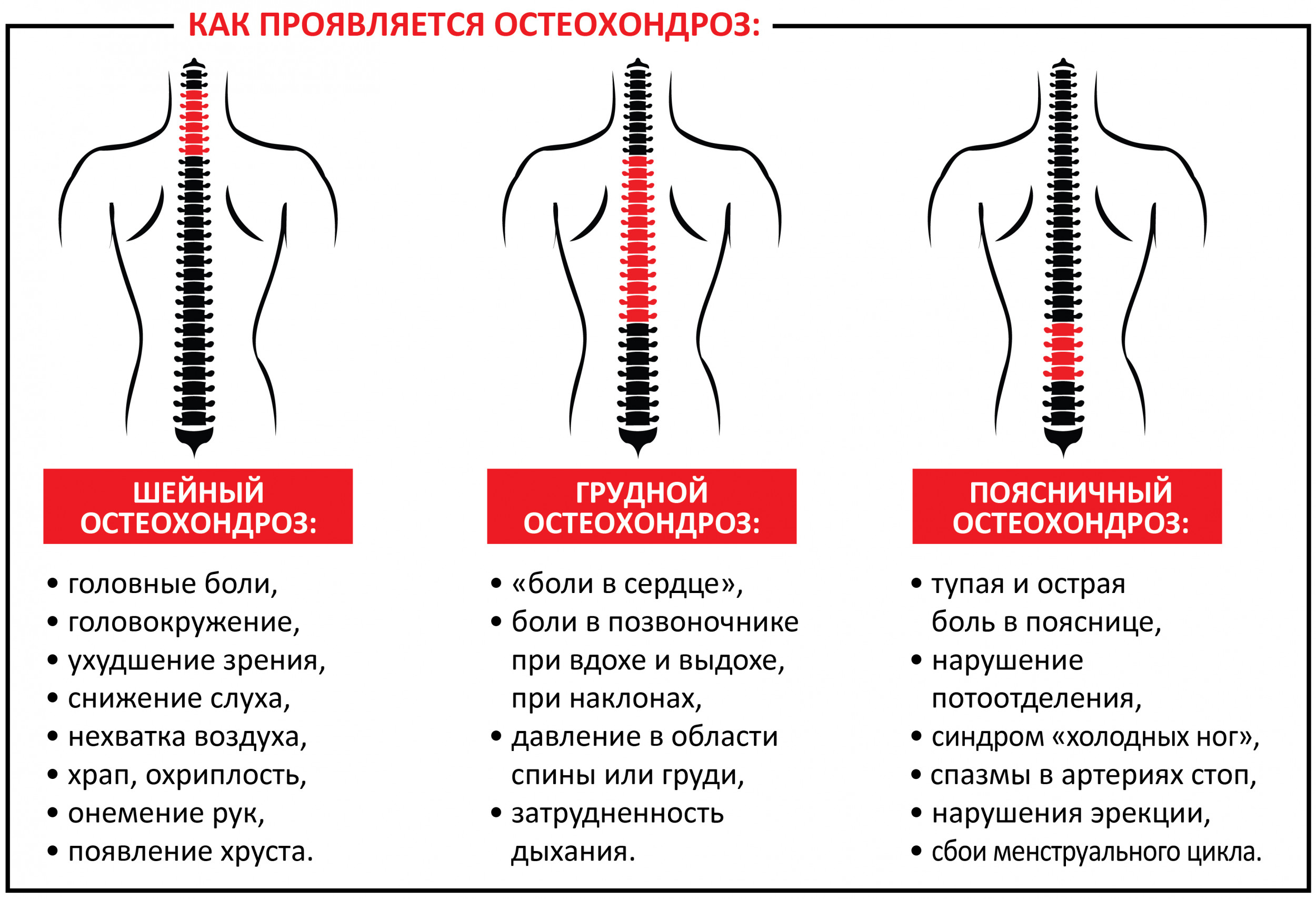
Болезни, связанные с суставами и позвоночным столбом
Боли в спине могут указывать на наличие следующих заболеваний:
- остеохондроз;
- спондилолистез;
- анкилозирующий спондилоартрит;
- болезнь Бехтерева;
- остеомиелит;
- ревматоидный артрит;
- смещение межпозвоночных дисков;
- синдром Рейтера;
- грыжа межпозвонкового диска.
Болезни, связанные с мускулатурой
Почему болят мышцы спины?
Мышечные боли часто возникают из-за большой нагрузки, усталости или переохлаждения. Они могут сопровождаться спазмами, уплотнениями, снижением подвижности и болезненностью (фибромиалгия). Боль в спине также может быть связана с рядом мышечных патологиях, включая:
- болезнь Шарко (БАС);
- дерматомиозит (с проявлением сыпи);
- рабдомиолиз;
- полимиозит;
- инфицирование мышечной ткани или абсцесс;
- ревматическую полимиалгию.
Патологии спинного мозга
Спинной мозг — это орган, который обеспечивает связь между организмом и головным мозгом. От него отходят 31 пара спинномозговых нервов через отверстия между позвонками. Каждый нерв иннервирует определённый участок тела. Если вы замечаете онемение кожи в локальной области или слабость мышц и конечностей, это может указывать на повреждение спинного мозга или нервов.
Другие заболевания:
- компрессия спинного мозга (например, при переломе, шейном спондилезе, абсцессе или гематоме);
- травмы позвоночника;
- полости, заполненные жидкостью;
- воспалительные процессы, такие как острый поперечный миелит;
- нарушения кровоснабжения;
- ВИЧ;
- абсцесс;
- дефицит меди и витамина В;
- сифилис;
- доброкачественные или злокачественные новообразования;
- кровоизлияния;
- рассеянный склероз.
Боль в спине по причине психосоматики
Психологические причины признаны медициной. Психогенные факторы могут вызывать дисфункцию в определенных областях. Хронический стресс, длительная депрессия и неудовлетворенность интимной жизнью могут приводить к постоянной ноющей боли в пояснице.
Разные заболевания вызывают различные типы болей в спине. Рассмотрим основные патологии и характер болей при них.
| Характер боли | Болезни, которые ее вызывают |
|---|---|
| Ноющая боль (острая и хроническая) | Люмбаго (стреляющая боль в пояснице) — часто возникает из-за тяжелого физического труда и обычно проходит самостоятельно через несколько дней. |
| Миозит, растяжение мышц, резкое поднятие тяжестей, переохлаждение, длительное сохранение неудобной позы. | |
| Смещение межпозвонковых дисков — чаще всего связано с остеохондрозом, но может возникнуть при резком поднятии тяжестей и постоянной физической нагрузке. | |
| Острая, отдающая в конечности | Остеохондроз — вызывает тянущие боли в спине, которые отдают в ногу и усиливаются при чихании, кашле или напряжении. |
| Радикулит — постоянная острая (колющая) или тупая боль, обычно локализуется с одной стороны и может отдавать в бедро, ягодицу, ногу или голень. Иногда сопровождается онемением и зудом, боль усиливается при движении. | |
| Межпозвонковая грыжа — боль возникает при наклоне или поднятии тяжестей, усиливается при чихании, кашле и движении, может сопровождаться слабостью в ноге. | |
| Пульсирующая, сильная, может не проходить после приема анальгетиков | Остеохондроз, трещины в позвонках, люмбаго, межпозвонковая грыжа, спондилез. |
| Распирающая | В верхнем отделе спины и в середине грудины может указывать на стенокардию, инфаркт миокарда или тромбоэмболию легочной артерии. В пояснице — на кишечную непроходимость или спондилоартроз. |
| Давящая | Стенокардия, инфаркт миокарда, проблемы с желчным пузырем (боль возникает после еды), атеросклероз, гипертонический криз. |
По локализации
Рассмотрим причины болей в разных отделах спины.
Боль в правой части
Боль в спине справа может быть связана с проблемами с почками или воспалением аппендикса. Вот список заболеваний, которые также могут вызывать боль в правом боку со стороны спины:
- искривление позвоночника — частая причина болей в боках;
- смещение межпозвонковых дисков;
- заболевания ЖКТ;
- камни в почках (боль отдает в правую сторону спины, под ребра и в живот);
- ожирение;
- гинекологические заболевания, чаще воспалительного характера;
- болезни дыхательной системы (боль в верхней части справа может указывать на хронические патологии);
- нарушения функции периферической нервной системы;
- травмы;
- заболевания мышц, расположенных около позвоночника;
- чрезмерные физические нагрузки;
- внематочная беременность.
Боль в левой части
Если боли локализуются в спине слева, под ребрами или в пояснице, это может указывать на:
- патологии позвоночника (воспаление, защемление и т. д.);
- болезни почек и мочевыводящей системы (сопровождаются отеками ног);
- заболевания ЖКТ;
- болезни селезенки.
В левом подреберье и выше:
- болезни органов дыхания;
- сердечно-сосудистые заболевания;
- остеохондроз;
- межреберная невралгия.
Тянущая боль в левом боку со спины в нижней части может свидетельствовать о патологиях половой системы.
Боль в области поясницы
Боль в пояснице может быть связана с остеохондрозом, грыжей или радикулитом. Также дискомфорт в этой области часто возникает из-за травм или чрезмерной нагрузки.
Другие причины поясничной боли:
- ревматоидный артрит;
- синдром Рейтера;
- инфекции позвоночника и межпозвонковых дисков (бруцеллез, туберкулез, абсцесс);
- опухоли;
- защемление нерва;
- остеохондроз;
- люмбоишиалгия;
- остеопороз.
В области лопаток
Боль в верхней части спины (в области лопаток) слева может быть вызвана:
- заболеваниями опорно-двигательного аппарата;
- проблемами с легкими (пневмония, абсцесс, плеврит);
- нарушениями функции желудка;
- кардиологическими патологиями (стенокардия, инфаркт миокарда);
- заболеваниями позвоночника (остеохондроз, грыжа, сколиоз, спондилез, спондилоартроз);
- воспалением мышц;
- болезнями селезенки.
Боль под правой лопаткой со спины может указывать на:
- травму;
- инфекции;
- остеомиелит;
- холецистит;
- печеночную колику;
- панкреатит;
- желчнокаменную болезнь;
- цирроз печени;
- остеохондроз шейного отдела;
- сколиоз;
- межреберную невралгию;
- вегетососудистую дистонию.
Боли вдоль позвоночника и в спине
Одна из главных причин боли в позвоночнике — компрессия нервных отростков. Это может сопровождаться грыжей, сколиозом или смещением позвонков. Другие причины включают:
- остеоартроз;
- миалгия;
- остеохондроз (боль может возникать в середине спины, шейном или поясничном отделах);
- переутомление мышц;
- искривление позвоночника (сколиоз, кифоз, лордоз);
- протрузии позвоночника;
- переломы и травмы позвоночника;
- воспаление седалищного нерва;
- аномалии строения позвоночного столба;
- радикулит;
- болезнь Бехтерева;
- спондилез.
Причины боли ниже поясницы
Немалый процент болей в нижней части спины обусловлен:
- спондилоартрозом;
- остеохондрозом.
Другие причины включают:
- сколиоз;
- инфекции позвонков и межпозвонковых дисков;
- неинфекционные воспаления;
- заболевания ЖКТ;
- растяжения мышц;
- смещение межпозвонковых дисков.
Симптомы, которые сопровождают болевой синдром в спине
Эпизодические боли в спине, усиливающиеся при нагрузке, обычно не опасны. Однако, если в течение 3-5 дней улучшения не происходит, а боль усиливается, необходимо обратиться к врачу.
Рассмотрим симптомы боли в спине по отделам позвоночника.
Поясничный отдел:
- слабость в ногах;
- онемение или болезненность ягодиц, бедер, ног и пальцев стоп;
- учащенное или редкое мочеиспускание;
- снижение чувствительности при дефекации и мочеиспускании.
Шейный отдел:
- частые головные боли;
- слабость в руках;
- резкие перепады артериального давления;
- повышенное или пониженное артериальное давление;
- онемение и болезненность в руках, плечах и пальцах.
Грудной отдел:
- болезненность под лопаткой (возможно обострение при движении);
- жжение в грудине или между лопатками.
Ситуации, в которых необходимо как можно быстрее обратиться к врачу
Болезненность в спине, не связанная с серьезными патологиями, обычно проходит за 3-4 дня. Если этого не происходит, необходимо обратиться к врачу. Срочные причины для визита к специалисту включают:
- интенсивная боль;
- боль, усиливающаяся ночью;
- боль в любом положении тела, не позволяющая найти комфортную позу;
- внезапная боль, возникшая впервые;
- боль у людей младше 20 или старше 55 лет;
- недавняя травма спины;
- лихорадка;
- необъяснимая потеря веса;
- прогрессирующие неврологические расстройства;
- общая слабость;
- изменение походки;
- длительный прием кортикостероидов;
- нарастание боли в течение месяца без улучшений от терапии;
- иррадиирующая боль в ногу, особенно ниже колена;
- слабость, онемение или покалывание в одной или обеих ногах.
Диагностика
Для диагностики болей в спине необходимо записаться на прием к врачу-неврологу. При необходимости врач может назначить анализы и аппаратные исследования.
-
Анализы крови.
Они помогают выявить инфекцию и определить уровень СОЭ (скорости оседания эритроцитов), что указывает на воспаление. Повышенный уровень лейкоцитов также свидетельствует о воспалении или инфекции. Анализы крови могут выявить железодефицитную анемию, которая может быть связана с онкологией.
-
Аппаратная диагностика.
-
Дуплексное и триплексное УЗ-сканирование сосудов шеи и головного мозга. Эти методы позволяют оценить структуру и проходимость сосудов, выявить сужения, расширения, бляшки и тромбы, а также проверить соответствие кровотока нормам. Применяются для диагностики головной боли, головокружений, повышенного давления и нарушений мозгового кровообращения.
-
МРТ (магнитно-резонансная томография). Это самый точный метод обследования, позволяющий визуализировать опухоли на позвонках, грыжи межпозвонковых дисков, компрессию спинномозговых нервов и спинного мозга, сужение позвоночного канала и воспалительные изменения. МРТ обязательно проводится перед операцией и в послеоперационный период.
-
КТ (компьютерная томография). Этот метод выявляет переломы позвонков и их характер, а также позволяет обнаружить мелкие осколки, образовавшиеся при травме. На основе данных КТ можно создать 3D-изображение исследуемого участка, что помогает выявить повреждения, не видимые на рентгенограммах.
-
Рентгенография. Этот метод позволяет оценить состояние костных структур и диагностировать переломы, артрит, спондилолистез и нарушения осанки. Рентгенография может проводиться с функциональными пробами, когда пациент сгибает и разгибает позвоночник. Она визуализирует воспаления суставов и помогает определить локализацию компрессии нервных корешков. Интенсивность окраски позвонков на снимке позволяет оценить их крепость: при остеопорозе они выглядят более «прозрачными», а здоровые – ярко-белыми.
-
Электромиография (ЭМГ). Это исследование определяет состояние нервной ткани, оценивая электроимпульсы, производимые нервами, и реакцию мышц на них. ЭМГ помогает выявить сдавление нерва, вызванное стенозом позвоночного канала или межпозвонковой грыжей.
-
Сканирование костей. Это исследование необходимо, если врач подозревает опухоль на костях или компрессионный перелом на фоне остеопороза.
Лечение боли в спине
Пациенты часто не знают, к какому врачу обратиться при болях в спине. Комплексным лечением таких болей занимается невролог, к которому следует обращаться при проблемах с позвоночником. Однако до визита к специалисту необходимо оказать первую помощь.
Как облегчить или снять боль в домашних условиях?
Самое главное — расслабиться. Для этого лягте на живот на твердую и ровную поверхность, лучше всего на пол. Через несколько минут аккуратно перевернитесь на спину и поднимите ноги, зафиксировав их так, чтобы бедра образовывали угол 90 градусов. Это поможет снять нагрузку с позвоночника.
Можно использовать противовоспалительные мази и кремы. После снятия болевого синдрома аккуратно поднимитесь и зафиксируйте болезненный участок, например, перевязав его шарфом или полотенцем.
Чем обезболить, если нет обезболивающих?
Снять сильную боль можно с помощью холодного компресса. Он не избавит от боли полностью, но облегчит состояние. Для этого подойдет продукт из морозилки или пакет со льдом. Также можно использовать греющий компресс или грелку, но важно не перегревать больное место.
Что еще помогает?
Легкая физическая нагрузка, направленная на разминание мышц и улучшение кровообращения, поможет снять дискомфорт. Это может быть неторопливая прогулка или упражнения на растяжение.
Медицина против боли: методы врачебного вмешательства
Сначала устанавливается причина боли, после чего начинается лечение. Для снятия дискомфорта и лечения хронической боли применяются:
- анальгетики, НПВС, в редких случаях — наркотические обезболивающие;
- витамины группы В;
- миорелаксанты.
Пациенту назначается постельный режим и ношение фиксирующего корсета, например, при невралгии.
Ключевым этапом лечения является физиотерапия. Основные методики включают:
- электрофорез с лекарствами;
- фонофорез;
- лазерную терапию;
- магнитную терапию.
Также применяется рефлексотерапия:
- электронейростимуляция;
- акупунктура.
При болях в спине эффективны массаж, остеопатия, мануальная терапия и лечебная физкультура. Эти методы используются, когда болезненность связана с заболеваниями мышц и позвоночника, а также в процессе реабилитации после травм.
Профилактика
Клинические рекомендации по профилактике межпозвонковых грыж и остеохондроза:
- Увеличьте физическую активность: занимайтесь гимнастикой, йогой.
- Принимайте контрастный душ и растирайтесь полотенцем для улучшения обмена веществ.
- Проходите курс массажа раз в полгода (до 10 сеансов).
- Поддерживайте здоровье печени, так как она влияет на выработку коллагена.
- Укрепляйте иммунитет.
- Избегайте стрессов и поддерживайте стабильный психологический фон.
- Контролируйте вес: каждые лишние 10 кг создают дополнительную нагрузку на позвонки, что ускоряет их износ.
Также важно:
- Правильно стоять и ходить. Осанка должна быть такой, чтобы затылок, лопатки, ягодицы и пятки касались стены.
- Сидеть в правильной позе: не откидывайтесь назад и не наклоняйтесь вперед. Плотно прижимайтесь спиной к спинке стула, используйте опору для поясницы и шеи. Каждые 15 минут меняйте положение ног и потягивайтесь.
- Спать на анатомически правильном или ортопедическом матраце.
- Утром, еще в кровати, выполняйте простые упражнения для ног и рук, потянитесь перед тем, как встать (без резких движений).
- Не носите тяжелые сумки в одной руке. Лучше распределяйте вес на два пакета.
- Избегайте сумок через плечо. Полезнее использовать рюкзак с двумя лямками.
- Носите маленького ребенка с прямой спиной. Младенца лучше держать на груди в слинге, а подросшего – сзади.
- При переносе тяжелых предметов не наклоняйтесь и не поворачивайтесь корпусом.
- Не наклоняйтесь при уборке: используйте удлинитель для пылесоса и швабры.
- Включайте в рацион виноград, яблоки, клубнику, груши, чечевицу, фундук, тыкву, зеленый салат, малину.
- Следите за балансом магния и калия в рационе: употребляйте орехи, рыбу, морепродукты, шпинат, капусту, бобы, горох.
- Исключите вредные привычки: алкоголь и курение.
- Занимайтесь плаванием, бегом (в амортизирующей обуви) и лыжами.
Регулярно посещайте врачей для профилактических осмотров, чтобы предотвратить ухудшение состояния и начать лечение при необходимости.
Источник
Почти каждый человек хотя бы раз в жизни испытывает длительную боль в спине, а у трети взрослых эти ощущения повторяются регулярно. Проблема актуальна: на лечение болей в спине ежегодно тратится в три раза больше средств, чем на терапию онкологических заболеваний.
Длительность эпизода боли обычно составляет около 2 недель, но у многих пациентов остаточные явления могут сохраняться месяц и дольше. У части таких больных диагностируются грыжи межпозвоночных дисков, стенозы спинномозгового канала, заболевания почек, яичников и других органов, а иногда и злокачественные опухоли или их метастазы.
В статье мы кратко рассмотрим основные причины болей в спине и их отличительные характеристики, помогающие понять, что с вашим здоровьем возникли проблемы и пора обратиться к врачу.
Вероятные причины болей в спине:
- Поражение позвоночника, связок и мышц.
- Ущемление корешков и другие заболевания спинного мозга.
- Заболевания внутренних органов.
- Болезни соединительной ткани.
- Депрессии и психогенные нарушения.
Боли в спине чаще возникают при малой подвижности, ожирении, курении, тяжелой физической работе, длительном пребывании в неудобной позе, воздействии вибрации и резких поворотах туловища.
Заболевания позвоночника, его связок и суставов
У большинства людей, жалующихся на боли в спине, причиной являются поражения межпозвонковых дисков, суставов между отростками и костных тел позвонков. С возрастом диски теряют воду и уменьшаются в толщине. Это приводит к увеличению подвижности отдельных элементов позвоночника, что раздражает болевые рецепторы межпозвонковых суставов. Однако у многих людей с выраженными возрастными изменениями позвоночника боли могут отсутствовать. Часто грыжа диска обнаруживается случайно и не всегда сопровождается болью.
В последние годы особое внимание уделяется фасеточному синдрому — форме остеоартроза, поражающей суставы позвоночника. Боль при фасеточном синдроме может быть односторонней или двусторонней, локализуясь около позвоночника, чаще в поясничной области с иррадиацией в бедро. Она обычно появляется утром, но в течение дня ослабевает и усиливается к вечеру после нагрузки. Впервые боль возникает после резкого поворота или наклона туловища. Она усиливается в положении стоя и при разгибании спины, но уменьшается при сидении или лежании, а также при легком сгибании и использовании опоры. Фасеточный синдром часто рецидивирует.
Боль в спине также может быть вызвана следующими состояниями:
- спондилолистез — смещение позвонков;
- стеноз позвоночного канала;
- анкилозирующий спондилит (болезнь Бехтерева);
- остеопороз с переломами тел позвонков, особенно у пожилых женщин;
- большая грыжа диска (более 5 мм);
- заболевания шейного отдела позвоночника.
К более редким, но опасным причинам болевого синдрома относятся опухолевые поражения, чаще всего метастазы в позвоночник. Риск их увеличивается при наличии онкологических заболеваний (чаще рак легкого, молочной железы и простаты), потере веса, лихорадке, длительности жалоб более месяца и возрасте старше 50 лет. Метастазы чаще поражают грудной отдел позвоночника.
Еще одной онкологической причиной боли в спине является миеломная болезнь. Редко встречаются доброкачественные и первичные злокачественные опухоли позвоночника, такие как остеоид-остеома и саркома Юинга.
Болезнь Бехтерева следует подозревать у молодых пациентов с утренней скованностью позвоночника и крупных суставов, улучшением состояния после разминки. Боль часто возникает в ягодичной области и усиливается ночью, мешая спать.
Боли в спине также наблюдаются при других спондилоартритах, связанных с:
- псориатическим артритом;
- болезнью Рейтера;
- ювенильным ревматоидным артритом;
- болезнями Крона, Уиппла и язвенным колитом;
- шигеллезом, сальмонеллезом и иерсиниозом.
Остеомиелит позвоночника или спондилит следует подозревать при длительной лихорадке, внутривенном введении лекарств или наркотиков, предшествующем инфекционном заболевании или травме, а также приеме иммунодепрессантов. Воспалительные заболевания позвоночника могут быть специфическими, возникая при сифилисе, туберкулезе, гонорее и бруцеллезе.
Существуют индикаторы серьезных проблем, требующих тщательного обследования пациента:
- внезапно возникшая боль;
- очень сильная боль;
- отсутствие зависимости боли от положения тела;
- боль сильнее ночью, чем днем;
- возраст пациента моложе 20 лет или старше 55 лет;
- недавняя травма спины;
- вероятность инфекции (воспаление в мочеполовых путях, прием иммунодепрессантов, ВИЧ);
- перенесенное онкологическое заболевание;
- необъяснимое снижение массы тела и лихорадка;
- общая слабость;
- недержание мочи или кала;
- нарушение походки;
- прогрессирующие неврологические расстройства.
Поражение мышц
Поражение мышц спины может быть вторичным. При заболеваниях позвоночника мышцы напрягаются, образуя «защитный корсет» для позвоночного столба. Однако постоянное напряжение и спазмы могут сами вызывать боль. Спазм мышц также может возникать первично, например, из-за длительного нахождения в неудобной позе или повышенной тревожности. Такой болевой синдром обычно имеет доброкачественное течение и хорошо поддается медикаментозной терапии.
Некоторые системные заболевания мышц также проявляются болью в спине, включая:
- ревматическую полимиалгию;
- фибромиалгию.
Фибромиалгия — распространенное заболевание, чаще встречающееся у женщин среднего возраста. Она характеризуется разлитой болью в мышцах туловища, скованностью, слабостью, нарушениями сна, изменениями кожной чувствительности, тревожностью и неустойчивым стулом.
Патология спинного мозга и его корешков
Сдавление корешков спинного мозга, выходящих через отверстия между отростками позвонков, встречается реже — у каждого 10-го пациента. Однако болевой синдром при этом более интенсивный и длительный, а лечение занимает около 2 месяцев.
Причины сдавления (компрессии) корешков:
- грыжа межпозвонкового диска;
- гипертрофия желтой связки;
- костные разрастания (остеофиты);
- сужение позвоночного канала (например, после травмы).
Симптомы поражения корешков (радикулопатии) включают острую «стреляющую» боль в спине, нарушение чувствительности в зоне иннервации корешка, снижение рефлексов и слабость соответствующей мышцы. Если сдавление корешка подтверждено современными методами исследования и медикаментозное лечение не приносит результатов, может потребоваться хирургическое вмешательство.
Заболевания внутренних органов
Боль в спине может возникать не только из-за заболеваний позвоночника или спинного мозга, но и при различных патологиях внутренних органов:
- болезни сердца (инфаркт миокарда, стенокардия, инфекционный эндокардит, расслаивающая аневризма аорты);
- заболевания легких (тромбоэмболия легочной артерии, пневмоторакс, плеврит);
- патологии пищевода и желудка (язвенная болезнь, спазм пищевода, эзофагит);
- воспалительные процессы в почках, печени, поджелудочной железе, желчном пузыре, поддиафрагмальный абсцесс.
Отличить эти заболевания можно по двум основным признакам:
- внезапная и интенсивная боль в спине;
- симптомы поражения соответствующих органов (одышка, хрипы в легких, болезненность при пальпации живота и т. д.).
При появлении боли в спине, особенно если она возникла неожиданно и не связана с заболеваниями позвоночника, необходимо сделать электрокардиограмму для исключения острого инфаркта миокарда. Это особенно важно для пожилых людей, так как у них такая нетипичная локализация боли может указывать на ишемическую болезнь сердца.
Психогенные нарушения
Переход болевого синдрома в хроническую форму обусловлен социальными и поведенческими факторами:
- финансовые трудности;
- эмоциональное напряжение;
- уверенность в неизбежности боли из-за ее связи с повседневной деятельностью;
- страх тяжелого заболевания и потери трудоспособности;
- депрессия;
- зависимость от окружающих;
- стратегия избегания, когда пациент не предпринимает шагов для диагностики и лечения своего состояния.
К какому врачу обратиться
Причины болей в спине разнообразны. Чаще всего они связаны с заболеваниями позвоночника и спинного мозга, поэтому при их появлении следует обратиться к неврологу. Возможно, потребуется консультация других специалистов: ревматолога, нейрохирурга, онколога, гастроэнтеролога, кардиолога, травматолога, хирурга, пульмонолога, нефролога или психолога. Для выбора специалиста можно сначала посетить терапевта, который проведет первичное обследование и установит предварительный диагноз.
Для лечения болей в спине часто привлекают массажистов, рефлексотерапевтов и специалистов по лечебной физкультуре.
Елена Малышева в программе «Жить здорово!» рассказывает о причинах боли в спине.
https://youtube.com/watch?v=LR5KuGxClwk
https://youtube.com/watch?v=fM21qVbItfY